Статьи
Честные цифры: детский госпитальный канцер-реестр как инструмент аудита
Современное состояние медицины, интеграция данных и аналитических методик позволяют оценивать качество медицинской помощи числовыми величинами. Понять, что и как необходимо измерять в онкологии, помогают регистры, ставшие мощным инструментом в изучении рака. Мы провели исследование, в котором проанализировали основные показатели работы НИИ детской онкологии и гематологии, используя возможности госпитального канцер-регистра (ГКР) для оценки качества лечения пациентов детского возраста.
ГОСУДАРСТВЕННАЯ ПРОГРАММА
Одна из целей государственной программы "Развитие здравоохранения 2013–2020" вообще и подпрограммы "Онкология" в частности — повышение доступности и качества оказания медицинской помощи пациентам с онкологическими заболеваниями. Огромное внимание в концепции программы уделено утверждению целевых показателей работы онкологической службы и совершенствованию раковых регистров. Цель — не просто собирать сведения об онкобольных, но и давать достоверные статистические данные для анализа качества диагностики и лечения, планирования дальнейшего развития онкологии и совершенствования системы здравоохранения в целом.
ДОСТОВЕРНАЯ СТАТИСТИКА
Повышение внимания к проблемам онкологии выявило недостатки канцер-регистров Российской Федерации, особенно детских. Качественная регистрация случаев злокачественных новообразований (ЗНО) в раковых регистрах необходима не только для эпидемиологических и клинических исследований. Это также возможность получать достоверную статистику за любой период времени, чтобы своевременно выявлять ошибки в работе и оперативно принимать необходимые решения для ее совершенствования.
В 2009 г. был разработан и внедрен в практику НИИ ДОГ детский госпитальный канцер-регистр (ГКР) с основной целью — иметь полные и честные цифры. За 10 лет удалось собрать информацию о 6300 пациентах от 0 до 19 лет, лечившихся в отделениях НИИ ДОГ.
СИСТЕМА КРИТЕРИЕВ
Для оценки лечебного процесса использовали систему критериев, показателей и понятий. Мы выбрали показатели, которые чаще всего встречались в публикациях о раковых регистрах.
- Число впервые диагностированных больных.
- Удельный вес пациентов, диагностированных на I–II стадиях заболевания.
- Удельный вес пациентов, диагностированных на III–IV стадиях.
- Количество редких опухолей, диагностированных за год в стационаре: герминогенные, опухоли костей, щитовидной железы и сетчатки.
- Количество органосохраняющих операций и манипуляций за год: эндопротезирование, внутриартериальная химиотерапия (СИАХТ), интравитреальная химиотерапия (ИВХТ).
- Процент пациентов, включенных в клинические испытания (протоколы клинических апробаций).
- Показатель одногодичной летальности (%).
- Общая выживаемость в зависимости от стадии, нозологии и возраста.
ФРОНТ РАБОТЫ
Была сформирована выборка из базы данных ГКР НИИ детской онкологии и гематологии.
В нее вошли все первичные пациенты от 0 до 19 лет, не леченные ранее в других ЛПУ, а именно граждане России с датой установленного диагноза с 01.01.2013 по 31.12.2017 г., с любым новообразованием, включенным в "Международную классификацию рака детского возраста, третье издание" (ICCC-3). Все больные после завершения терапии находились на динамическом контроле в Консультативно-диагностическом отделении НИИ детской онкологии и гематологии или по месту жительства у районного онколога с постоянным обновлением статуса.
Статистическая обработка данных проводилась при помощи программы R-Statistics. Наблюдаемую выживаемость оценивали методом Каплана–Мейера.
Общую выживаемость (ОВ) определяли как время с момента установления диагноза до смерти пациента от любых причин или до последнего наблюдения за ним.
СТРУКТУРНЫЙ АНАЛИЗ
Общее число первичных случаев в исследуемой группе составило 1204. Оказалось, что мальчики болели немного чаще девочек — 606 (52,8%) и 598 (47,2%) человек соответственно. Максимум эпизодов ЗНО — 368 (30,5%) — пришлось на возрастную группу 1–4 года.
О своевременности выявления заболевания, определяющей его прогноз, говорит стадия распространенности опухолевого процесса. У 482 (40%) пациентов диагноз был установлен на III и IV стадиях и у стольких же — на ранних стадиях ЗНО (40%).
Эффективность противоопухолевой терапии в значительной степени зависит от состава больных. Их структура по нозологиям в исследуемой группе НИИ ДОГ выглядела так: солидные опухоли — 72%, лейкозы/ лимфомы — 22% и опухоли ЦНС — 6% случаев. В популяции около половины всех опухолей у детей до 19 лет приходится на долю лейкозов/лимфом, второе место по распространенности занимают опухоли ЦНС (20%) и третье — новообразования забрюшинного пространства (нефро- и нейробластомы), а также опухоли костей и мягких тканей.
Перераспределение потоков пациентов объясняется улучшением диагностики и методов лечения, ростом профессионализма детских онкологов НИИ ДОГ. Так, редкая детская опухоль сетчатки — ретинобластома (не более чем 3,5% случаев в популяции) в НИИ ДОГ — абсолютный лидер в структуре солидных новообразований у детей 0–19 лет (14,9%) (рис. 1).
Удельный вес первичных случаев рака щитовидной железы — 14,2%, что свидетельствует не о росте заболеваемости, а о перераспределении потока пациентов туда, где лучше лечат. Процент первичных случаев нейробластомы (13%), опухолей костей (10,4%), герминогенных опухолей (5,8%) также значительно превысил соответствующий уровень в популяции.
ОБЩАЯ ВЫЖИВАЕМОСТЬ
Естественный ожидаемый результат противоопухолевого лечения — общая выживаемость пациентов. Наилучшие результаты ОВ получены у больных с I стадией — 99%; со II стадией — 86%, с III стадией — 84%, с IV стадией — 51%.
Уровень ОВ был также связан с возрастом больных и морфологией опухоли (рис. 2). Например, при нейробластоме прогноз значительно лучше у младенцев до года по сравнению с детьми постарше, а при лейкозах наблюдается обратная закономерность.
Сравнительный анализ эффективности и качества лечения обнаружил улучшение ОВ в период 2013–2017 гг. по сравнению с более ранним временем (2010–2011 гг.) (рис. 3).
ЛЕТАЛЬНОСТЬ ОДНОГО ГОДА
Важный критерий своевременности диагностики — показатель одногодичной летальности (ОЛ). Чем выше качество и доступность медицины в стране, тем лучше ранняя диагностика, а значит, ниже ОЛ. Ее медиана за 5-летний период для всех нозологий в нашем учреждении составила 5,4%, а в среднем по РФ — 9,4%. Для сравнения: в Англии — 8% (по данным Национального регистра детских опухолей — The National Registry of Childhood Tumors).
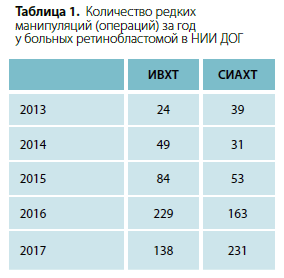
Высокие технологии в медицине и мгновенное их внедрение в практику НИИ ДОГ позволили совершить прорыв в лечении некоторых редких опухолей. Например, применить органосохраняющие методы лечения ретинобластомы — локальную химиотерапию (СИАХТ, ИВХТ) (табл. 1). Они позволяют сохранить не только орган зрения, но нередко и его функцию. Американский колледж хирургов рекомендует, чтобы 6% пациентов с раком были включены в клинические исследования. В нашей исследуемой группе 182 (15%) пациента получили специализированное лечение по протоколам клинических апробаций.
 ОПТИМИСТИЧНЫЕ ВЫВОДЫ
ОПТИМИСТИЧНЫЕ ВЫВОДЫ
- Большинство первичных случаев ЗНО пришлось на возрастную группу 1–4 года с преобладанием солидных опухолей над гемобластозами (72/22 %), что является спецификой НИИ ДОГ.
- Эффективность терапии ЗНО на 1-й стадии продемонстрировала 5-летнюю ОВ 99%, на 2-й стадии — 86%, на 3-й стадии — 84% и на 4-й стадии — 51%, что соответствует самым высоким международным стандартам.
- Общая 5-летняя выживаемость увеличилась с 75% для пациентов, которым диагноз был поставлен в 2010–2011 гг., до 84% в диагностический период 2013–2017 гг. Факторы более высокой ОВ: возраст при постановке диагноза (до 1 года, но старше 15 лет), локализованные стадии процесса (I–III).
- Медиана общего показателя одногодичной летальности по всем нозологиям составила 5,4% за 2013–2017 гг., что сопоставимо с мировыми данными.
- Значительное увеличение числа случаев некоторых нозологий отражает процесс перераспределения пациентов, что говорит о качестве лечения (удельный вес больных ретинобластомой в НИИ ДОГ вырос до 14,9% в 2017 г.).
ПРОВЕРКА ЭФФЕКТИВНОСТИ
В проведенном исследовании ГКР подтвердил свою эффективность для оценки количественных и качественных аспектов лечения онкологических больных. Такие показатели, как удовлетворенность пациентов качеством оказанной помощи, заболеваемость, распространенность ЗНО и смертность, не являются предметом изучения госпитального учета пациентов.
ГКР — не единственный инструмент оценки качества лечения рака, однако он необходим для обеспечения контроля за этим процессом. Используя преимущества ГКР современного типа, можно приступать к качественно новому типу статистического анализа, результаты которого помогут в работе онкологам и организаторам здравоохранения.
Список литературы находится в редакции
Читайте также
- Пятикратный риск: рак не знает карантина
- Параменингеальная локализация — трансназальная навигация
- Гемофилия у детей: эволюция лечения в России
- «Зло», записанное в генах: синдромы онкологической предрасположенности
- Резолюция Совета экспертов по вопросу применения препарата Симоктоког альфа у пациентов с гемофилией А
- Химиотерапия ретинобластомы: как избежать осложнений
- Спасти и сохранить: особенности лечения детей с саркомами костей
- Взгляд изнутри: эндохирургическая диагностика опухолей
- Резолюция Экспертного совета по вопросу «Клинические рекомендации по нутритивной поддержке в стационаре и амбулаторных условиях по нозологии «Недостаточность питания». Коды МКБ: E 40–E 46, включая естественное и искусственное питание в детской и взрослой
- Непонятная родинка: Центр патологии кожи

















