Статьи
Комбинированная антитромботическая терапия при ИБС
Главным путем снижения смертности от сердечно-сосудистых заболеваний (ССЗ) является применение антитромботической (АТТ), гиполипидемической и гипогликемической терапии, а также ингибиторов ангиотензинпревращающего фермента. Тем не менее имеющиеся данные свидетельствуют о том, что даже при достижении целевых уровней 3 и более факторов риска, среди которых систолическое и диастолическое артериальное давление, уровни гликемии, холестерина и статус курения, вероятность значимых сердечно-сосудистых (СС) событий остается высокой.
Попытки усиления АТТ за последние десятилетия предпринимались неоднократно, однако до 2019 г. в клинических рекомендациях основным подходом оставалась монотерапия ацетилсалициловой кислотой (АСК). Ее замена на более мощный антиагрегант или добавление ингибитора рецепторов тромбоцитов P2Y12 не вели к снижению риска смерти у страдающих хронической ишемической болезнью сердца (ИБС). Иное направление АТТ, заключающееся в воздействии как на тромбоцитарное, так и на коагуляционное звенья гемостаза, изучалось в исследовании COMPASS (20132017 гг.).
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ COMPASS
Целью исследования было сравнение эффективности добавления прямого орального антикоагулянта (ПОАК) ривароксабана к АСК, монотерапии ривароксабаном и изолированного назначения АСК. Общее число участников из 33 стран составило 27 395 человек (включая 682 из России), имевших хроническое атеросклеротическое заболевание в виде ИБС, заболевания периферических артерий (ЗПА) либо обоих этих состояний. Пациенты были рандомизированы в 3 группы: 1-я — комбинированная терапия: ривароксабан в дозе 2,5 мг 2 р/сут в дополнение к приему АСК 100 мг 1 р/сут; 2-я — ривароксабан в монорежиме 5 мг 2 р/сут и 3-я — монотерапия АСК в дозе 100 мг 1 р/сут. Средняя длительность наблюдения составляла 23 мес. (максимально 47). Кратко характеризуя участников, можно отметить, что это была когорта так называемого высокого риска СС осложнений: 62 % имели инфаркт миокарда (ИМ) в анамнезе, 38 % — сопутствующий сахарный диабет (СД) и 22 % — умеренное нарушение функции почек (скорость клубочковой фильтрации (СКФ) 30-59 мл/мин).
Важно подчеркнуть, что пациенты в исследовании COMPASS уже на момент включения получали всю рекомендованную клиническими руководствами терапию: 90 % принимали гиполипидемические препараты, 70 % — иАПФ, 70 % — β-блокаторы. Таким образом, все эффекты, продемонстрированные в исследовании, дополняли оптимальную на момент его проведения терапию.
Исследование досрочно завершилось в 2017 г. по причине статистически значимого превосходства эффективности комбинации ривароксабана и АСК по сравнению с назначением ее в монорежиме. Различий по этому критерию между группами монотерапии ривароксабаном и АСК выявлено не было (New Engl J Med, 2017). Основным итогом стало снижение относительного риска значимых кардиоваскулярных осложнений, таких как ИМ, инсульт или СС смерть, на 24 % (р <0,001) при присоединении ривароксабана к АСК в сравнении с монотерапией АСК. Положительный эффект комбинированного лечения проявлялся значимым сокращением частоты инсульта (на 42 %, р <0,001) и сердечно-сосудистой смерти (на 22 %, р = 0,02) и тенденцией к уменьшению риска ИМ (на 14 %, р = 0,14).
Количество больших кровотечений, включавших фатальные события, кровоизлияния в область хирургического вмешательства, требующие проведения повторной операции, а также повлекшие госпитализацию геморрагические эпизоды, увеличивалось с 1,9 % при монотерапии АСК до 3,1 % для комбинированного лечения (ОР = 1,70; 95 % ДИ 1,40-2,05, р <0,001).
По основным критериям эффективности и безопасности затруднительно сделать вывод о балансе риска и пользы в случае совместного применения ривароксабана и АСК. Действительно, в конечной точке эффективности учитывались события, наносящие пациентам необратимый вред (ИМ, инсульт, СС смерть), в то время как к аналогичной точке безопасности относились в том числе не влияющие на долгосрочный прогноз эпизоды. Соответственно, исследователи проанализировали самые тяжелые, имеющие прогностическое значение кровотечения. Оказалось, что их частота не отличалась для комбинированной терапии и монотерапии АСК. Более того, при оценке такой вторичной конечной точки, как смерть от всех причин, оказалось, что относительный риск летального исхода снижался в группе комбинированного лечения по сравнению с принимавшими только АСК на 18 % (313 (3,4 %) и 378 (4,1 %) случаев соответственно, ОР = 0,82; 95 % ДИ 0,71-0,96; р = 0,01). Это подтверждает, что больные с хроническими атеросклеротическими процессами получали пользу от добавления ривароксабана к ацетилсалициловой кислоте.
Отдельного внимания заслуживает анализ 7470 участников с заболеваниями периферических артерий — атеросклеротическим поражением сосудов нижних конечностей или сонных артерий независимо от наличия ИБС. В этой группе оценивалась частота не только ИМ, СС смерти и инсульта, но и нежелательных ишемических событий со стороны нижних конечностей (НИСК), к которым относились незапланированные вмешательства по поводу острой ишемии конечности или прогрессирования хронической артериальной недостаточности. На фоне комбинированной терапии было достигнуто значимое снижение рисков развития НИСК на 44 % (ОР = 0,56; 95 % ДИ 0,32-0,99; p = 0,042) и случаев больших ампутаций (проксимальнее переднего отдела стопы) на 70 % (ОР = 0,30; 95 % ДИ 0,11-0,80; p = 0,011) относительно изолированного назначения АСК (Lancet 2017).
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ
Результаты исследования COMPASS послужили основой не только для регистрации нового показания ривароксабана, обозначенного как "профилактика инсульта, ИМ и смерти вследствие сердечно-сосудистых причин, а также профилактика острой ишемии конечностей и общей смертности у пациентов с ИБС или ЗПА в комбинированной терапии с АСК", но и для включения данного подхода в клинические рекомендации по ведению больных с ИБС Европейского общества кардиологов (ESC) (Eur Heart J 2019). Согласно этому руководству добавление второго антитромботического препарата (ривароксабана) к АСК для длительной вторичной профилактики следует рассмотреть пациентам с высоким риском ишемических событий и без высокого геморрагического риска. К последнему эксперты отнесли предшествующее внутримозговое кровоизлияние или ишемический инсульт, другие патологии в полости черепа в анамнезе, недавнее желудочно-кишечное кровотечение (ЖКК) или анемию на фоне возможного его эпизода, иные патологии желудочно-кишечного тракта (ЖКТ) с повышенным риском кровотечения, печеночную недостаточность, геморрагический диатез или коагулопатию, экстремально пожилой возраст, хроническую болезнь почек (ХБП), требующую диализной терапии или протекающую с СКФ <15 мл/мин/1,73м2.
На практике при анализе АТТ часто возникает вопрос о том, кому новый подход принесет наибольшую пользу. В заключении совета российских экспертов от 2018 г. авторы приходят к мнению, что целесообразно обратить особое внимание прежде всего на пациентов с подтвержденным мультифокальным атеросклеротическим поражением, симптомами ЗПА (включая стеноз сонных артерий), а также с повышающими риск кардиоваскулярных осложнений дополнительными факторами. В число последних могут быть включены ИМ в анамнезе, сопутствующий СД, снижение СКФ.
Хорошо известен тот факт, что от ЗПА страдают миллионы людей во всем мире. При этом большинство из них характеризуются отсутствием типичной симптоматики (J Am Heart Assoc 2013). В то же время по данным регистра REACH каждый 3-й-4-й пациент с ИБС имеет сопутствующее поражение другого сосудистого бассейна. Учитывая, что в основе обоих указанных состояний лежит единый патологический процесс развития атеросклероза, предикторы, ассоциированные с вероятностью ЗПА, совпадают с факторами риска других ССЗ. Страдающие ИБС в сочетании с поражением сосудистых бассейнов иной локализации имеют высокий риск ишемических событий (ИМ, инсультов), что также подтверждается результатами REACH. Рассматриваемая проблема особенно актуальна для нашей страны — у российских пациентов высокого риска ССЗ или с уже диагностированной сердечнососудистой нозологией отмечается значительная распространенность низкого лодыжечно-плечевого индекса (ЛПИ) и перемежающейся хромоты, что чаще всего свидетельствует о мультифокальном поражении сосудистого русла.
Несмотря на бесспорную важность диагностики мультифокального артериального поражения, в реальной практике имеет место низкая выявляемость патологии периферических сосудов при ИБС. Так, по данным исследования IPSILON, у 1/4 страдающих изолированной ИБС дополнительно определялось поражение периферических артерий с бессимптомным течением заболевания в большинстве случаев. Таким образом, несмотря на известные предикторы ЗПА, включающие не только кардиоваскулярные риски, но и типичные проявления этих состояний, диагноз периферического атеросклероза у больных с ишемической болезнью сердца часто не ставится. Между тем наиболее простым и доступным методом диагностики ЗПА, помимо ультразвукового исследования, служит измерение ЛПИ, которое показано всем пациентам с ИБС согласно европейским рекомендациям по ЗПА от 2018 г. (Eur Heart J 2018).
Среди пациентов с ИБС в исследовании COMPASS у 20 % отмечалось мультифокальное поражение артерий. Как и в общей популяции, добавление ривароксабана к АСК приводило для таких лиц к снижению риска СС эпизодов на 33 % (ОР = 0,67; 95 % ДИ 0,52-0,87) и смерти на 24 % (ОР = 0,76; 95 % ДИ 0,56-1,01). Количество пролеченных на протяжении 23 мес. для предотвращения 1 события первичной конечной точки эффективности (ИМ, инсульт, СС смерть) в подгруппе с мультифокальным атеросклерозом составило 35; показатели безопасности не отличались от результатов всех участников исследования. С учетом данных COMPASS комбинированная АТТ ривароксабаном и АСК была зафиксирована в европейских и российских рекомендациях по ведению пациентов с ЗПА класса IIaB (табл. 1).
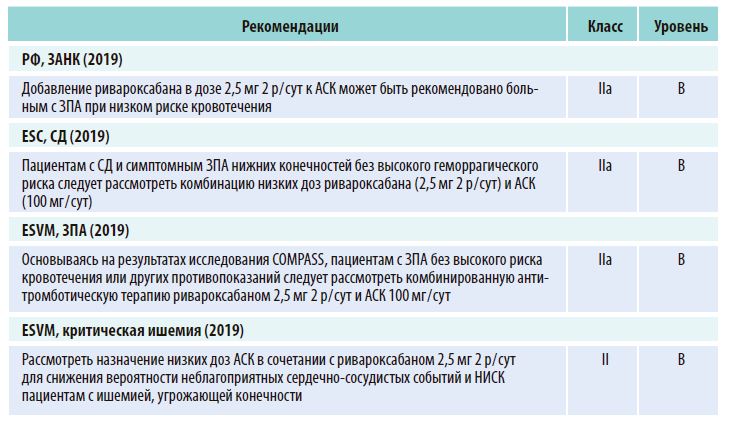
Таблица 1. Национальные рекомендации по антитромботической терапии
Известно, что пациенты с сердечно-сосудистым осложнением в анамнезе характеризуются высоким риском его рецидива. Как продемонстрировал регистр REACH, 4-летняя частота значимых СС событий при наличии предшествующего ишемического эпизода достигает 18,3 %, что выше средних показателей для ИБС. По данным шведского ретроспективного регистра, включавшего данные 108 315 участников, госпитализированных по поводу инфаркта миокарда, в первые 7 дней после острого события смертность составляет примерно 10 %. Однако чрезвычайно важно отметить, что и спустя 2-4 года риск смерти сохраняется приблизительно на том же уровне (Circ J 2013).
Усиление антитромбоцитарной терапии при наличии стабильного течения ИБС и перенесенного инфаркта миокарда приводило к уменьшению риска значимых кардиоваскулярных событий, однако в исследовании PEGASUS TIMI-54 не было достигнуто сокращения смертности. Таким образом, дальнейшее изолированное влияние на тромбоциты при стабильном течении атеросклероза представляется малоцелесообразным.
В исследовании COMPASS 68 % пациентов с ИБС характеризовались наличием перенесенного ИМ различной давности (Lancet 2018). При этом добавление ривароксабана к АСК способствовало снижению риска значимых СС событий, включавших ИМ, инсульт и СС смерть, независимо от наличия и давности перенесенного инфаркта (р = 0,93). Эффективность комбинированного лечения равным образом не находилась в зависимости от наличия чрескожного вмешательства (ЧКВ) в анамнезе (р = 0,85). Аналогичные данные были получены и по заранее определенному показателю чистой клинической выгоды, включавшему наиболее опасные для прогноза пациента события: ИМ, инсульт, кардиоваскулярную смерть, фатальные кровотечения и кровоизлияния в критически важные органы. Снижение риска суммы этих событий в группе комбинированной терапии также не зависело от наличия ИМ и его давности (рис. 1).
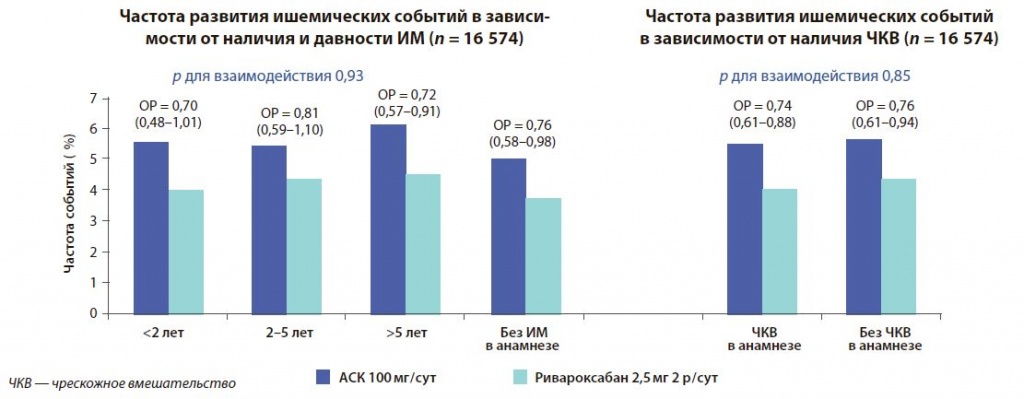
Рисунок 1. Частота развития ишемических событий в исследовании COMPASS
КОМБИНИРОВАННАЯ АТТ: ОДИНАКОВЫ ЛИ ЭФФЕКТИВНОСТЬ И БЕЗОПАСНОСТЬ?
Ввиду специфики планирования дизайна и современных подходов к определению статистической мощности исследования не предполагается, что каждый компонент первичной конечной точки продемонстрирует значимую разницу по отдельности — общий показатель мощности рассчитывается исходя из прогнозируемой суммы событий комбинированной конечной точки. Для исследования COMPASS это совокупность ИМ, инсультов и СС смертей. Тем не менее на практике представляет определенный интерес вопрос влияния комбинации ривароксабана и АСК на риск коронарных событий. Последние проявляются различными клиническими состояниями, включая нестабильную стенокардию, инфаркт миокарда, внезапную сердечную смерть и остановку кровообращения с успешной реанимацией. Принимая во внимание данный факт, S. Connolly с соавт. ретроспективно оценили влияние эффективности комбинированного лечения и монотерапии ацетилсалициловой кислотой на показатель риска комбинированной конечной точки, включавшей все перечисленные выше события. Указанная величина при добавлении ривароксабана снижалась на 17 % (ОР = 0,83; 95 % ДИ 0,71-0,98, р = 0,028) (табл. 2).
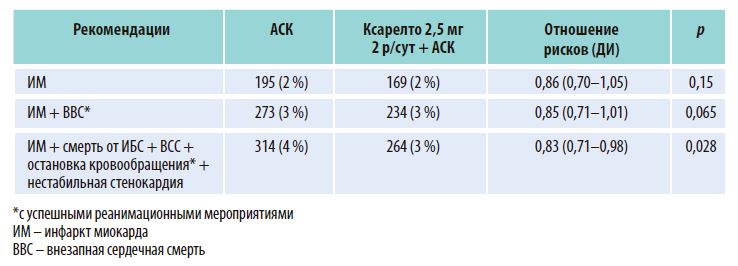
Таблица 1. Национальные рекомендации по антитромботической терапии
Важно подчеркнуть, что возрастание риска кровотечений у пациентов с ИБС отмечалось только в 1-й год комбинированной терапии, а спустя 2 года лечение ривароксабаном в сочетании с АСК становилось сопоставимым с изолированным приемом последней по профилю безопасности. В то же время уменьшение вероятности значимых кардиоваскулярных событий, как и риска смерти, сохранялось на всем протяжении наблюдения. J. Eikelboom с соавт. считают, что одно из возможных объяснений роста геморрагического риска в начальный период заключается в том, что более интенсивная АТТ выявляет скрытую патологию.
НАЛИЧИЕ СОПУТСТВУЮЩИХ ЗАБОЛЕВАНИЙ
По данным REACH до 40 % больных с ИБС имеют сопутствующий сахарный диабет, что значимо увеличивает риск нежелательных СС событий (Circ Cardiovasc Interv 2016). В исследовании COMPASS доля таких участников составляла около 37 %, что сопоставимо с данными реальной практики. Результаты эффективности и безопасности среди пациентов данной подгруппы не отличались от общепопуляционных: снижение риска ИМ, инсульта и сердечно-сосудистой смерти составило 28 % (ОР = 0,72; 95 % ДИ 0,58-0,88). Так же, как и в общей популяции, для них была продемонстрирована общая клиническая польза от комбинированной терапии (ОР = 0,75; 95 % ДИ 0,62-0,92). В свете влияния СД на риск развития атеросклероза сосудов нижних конечностей, например возрастания у таких больных вероятности ампутаций в 5 раз, представляют особый интерес данные по уменьшению нежелательных ишемических событий со стороны конечности при использовании комбинированной терапии, продемонстрировавшие сокращение риска больших ампутаций на 70 % (Lancet 2017).
Другой часто встречающейся патологией, сопутствующей сердечно-сосудистым заболеваниям, является нарушение функции почек. Более чем в 1/3 случаев регистрируется снижение клиренса креатинина умеренной или тяжелой степени, при этом характерно увеличение вероятности ишемических эпизодов. Так, в ситуации с предшествующим ИМ уменьшение этого показателя коррелирует с ростом риска смерти в период от 3 до 5 лет.
Возвращаясь к обсуждению пациентов с ИБС и сопутствующим СД, стоит отметить, что по данным регистра ERA-EDTA, где были проанализированы причины почечной недостаточности у находящихся на заместительной терапии, было показано, что сахарный диабет является ведущей причиной терминальной почечной недостаточности. С другой стороны, сочетание СД и ХБП также значимо увеличивает риск кардиальной смерти по сравнению с наличием только ХБП или СД. Соответственно, сочетание всех перечисленных нозологических форм характеризуется наивысшим риском смерти. A. Hakeem с соавт. показали, что среди пациентов с ИБС, СД и ХБП значение этого показателя на протяжении 1 года достигает 9,2 % относительно не имеющих этих двух сопутствующих состояний.
В исследовании COMPASS умеренное и тяжелое снижение СКФ выявлено более чем у 20 % страдающих ИБС и/или ЗПА. Показатель эффективности лечения, включавший ИМ, инсульт и СС смерть, в данной подгруппе был сопоставим с общими результатами — уменьшение вероятности этих событий составило 25 % (ОР = 0,75; 95 % ДИ 0,60-0,94).
Наряду с рекомендациями по хроническим коронарным синдромам применение ривароксабана 2,5 мг 2 р/сут в дополнение к АСК при СД и ИБС также отражено в европейских рекомендациях по диабету, предиабету и ССЗ с классом IIaB. Отдельно подчеркивается, что такая комбинация рекомендована при сочетании СД как с ИБС, так и с атеросклеротическим поражением периферических артерий (класс IIaB).
Алексей Александрович Еловой-Вронский, старший медицинский советник по направлению "Кардиология" АО "БАЙЕР"
Номер одобрения: PP-XAR-RU-0342-1 Список литературы находится в редакции
















