Статьи
Младенческая смертность на стыке неонатологии и педиатрии
Снижение младенческой смертности (МС) — приоритетное направление деятельности нашего государства и медицинских сообществ, в первую очередь неонатальной и педиатрической служб.
НОРМАТИВНЫЕ АКТЫ
Концепция демографической политики и защиты прав ребенка в Российской Федерации утверждена указом президента на период до 2025 года, а промежуток с 2018 по 2027 год объявлен Десятилетием детства, которое в том числе предполагает развитие медицинских технологий охраны здоровья матери и ребенка. Постановление правительства РФ от 2023 года «О государственной политике в сфере охраны здоровья матери и ребенка» обозначило основные направления деятельности нашего государства по снижению младенческой смертности. Председатель Совета Федерации Федерального собрания РФ Валентина Ивановна Матвиенко 15 февраля 2023 года сообщила, что «принимаемые меры позволяют существенно сократить младенческую смертность в РФ».
Согласно статье 7 «Приоритет охраны здоровья детей» Федерального закона (ФЗ) от 21.11.2011 года № 323-ФЗ «Об основах охраны здоровья граждан РФ», государство признает охрану здоровья детей одним из важнейших и необходимых условий их физического и психического развития. Дети, независимо от их семейного и социального благополучия, подлежат особой охране, включая заботу об их здоровье и надлежащую правовую защиту в сфере охраны здоровья, имеют приоритетные права при оказании медицинской помощи. Медицинские организации и организации, осуществляющие образовательную деятельность, общественные и иные объединения обязаны признавать и соблюдать права детей в сфере охраны здоровья.
ПОСЛЕДНИЕ ДАННЫЕ
Федеральная служба государственной статистики в шестом выпуске данных о социально-экономическом положении России с января по июнь 2024 года представила следующие данные Росстата. В первом полугодии 2024 года в России родились 599600 детей, что составило 8,3 на тысячу населения. За первое полугодие предыдущего 2023 года на свет появились 616 200 детей (8,5 на тысячу населения), то есть рождаемость в нашей стране продолжает снижаться.
Выступая на XXV Конгрессе педиатров России, министр здравоохранения РФ М.А. Мурашко отметил, что «реализация комплекса мероприятий по поддержке материнства и детства позволила достичь исторического минимума МС в 2023 году, который составил 4,2 ‰. Благодаря сети из 175 перинатальных центров в разных регионах страны удается сохранять все больше и больше жизней новорожденных».
За последние 10 лет динамика МС такова: в 2014 г. она составила 7,4 ‰, в 2019-м — 4,9 ‰, в 2022-м — 4,4 ‰. Министр отметил, что «сегодня в России доступен самый масштабный неонатальный скрининг, который позволяет выявлять заболевания на стадии, когда еще нет клинических проявлений. Исследования новорожденных проводятся более чем на 40 заболеваний. По итогам 2023 года было выявлено 633 ребенка с наследственной и врожденной патологией, в том числе 103 — со спинальной мышечной атрофией, 175 — с первичным иммунодефицитом и 355 — с наследственными болезнями обмена веществ. Все дети с выявленными в рамках неонатального скрининга заболеваниями имеют возможность получать лечение за счет средств ОМС и Фонда “Круг Добра”».
Снижения МС с 2014 по 2019 год в нашей стране удалось добиться в том числе за счет активного обучения профильных специалистов оказанию медицинской помощи новорожденным в Чеченской Республике (ЧР). В 2014-м МС здесь составляла 17,8 ‰. Благодаря долгосрочной совместной работе главного внештатного неонатолога Северо-Кавказского Федерального округа Минздрава России А.В. Мостового с неонатологами ЧР (как в рамках обучения на рабочем месте, так и в процессе дистанционного консультирования) к середине 2016 года удалось снизить МС вдвое — до 9,0 ‰.
Порядок и результаты проведенного А.В.Мостовым в ЧР аудита медицинской неонатологической помощи, в ходе которого были выявлены самые слабые места и начато обучение с учетом основных болевых точек, были опубликованы в журнале «Вестник Росздравнадзора» в 2014 году. На фоне максимального показателя младенческой смертности в ЧР в 2014 году ранняя неонатальная смертность (в первые 168 часов после рождения) в структуре неонатальной смертности составляла 77,6 %, притом что в среднем в других регионах нашей страны она едва достигала 50–60 %. Следовательно, совершенствование именно помощи новорожденным сыграло важную роль в уменьшении детских потерь. В итоге с 2014-го до середины 2016-го удалось сохранить жизни 182 детям. Совместная консультативная работа с коллегами из ЧР продолжается и по сей день.
Показатель МС находится на стыке неонатологии и педиатрии, потому что в ее структуре половину всех случаев смерти на первом году жизни, как уже было сказано, составляют неонатальные потери, то есть гибель новорожденных. Вот почему так важно оценивать показатель МС с разных сторон, ведь вклад в его снижение вносят обе службы—и неонатальная, и педиатрическая, работа которых тесно переплетена. Взаимодействие и преемственность между ними очень важны и определяют результат.
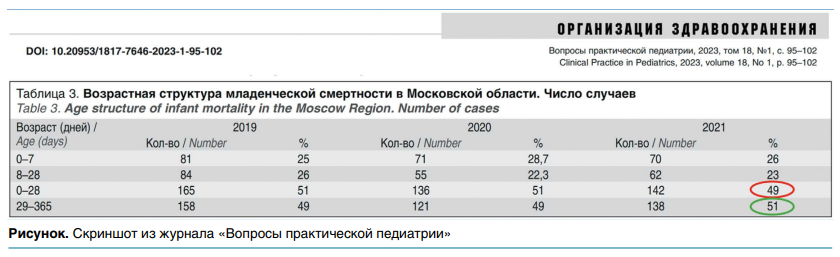
На примере Московской области (данные опубликованы Н.Д.Одинаевой и соавт. в № 1 тома 18 журнала «Вопросы практической педиатрии» в 2023 году) можно лишний раз убедиться в том, что неонатальная смертность в структуре младенческой составляет около 50 %. Как видно из рисунка, из числа умерших в 2021 году в Московской области новорожденных 25–29 % потерь произошли в раннем, а 22–26 %—в позднем неонатальном периоде (первые 0–7 и дальнейшие 8–28 дней жизни соответственно). Получается, что общее количество неонатальных потерь составило около 50 %, в то время как после 28-го дня жизни умер всего 51 % детей.
Анализ МС в Уральском федеральном округе (УФО) по итогам 2022 года, опубликованный Е.В.Долгих и соавт. в третьем номере журнала «ОРГЗДРАВ: новости, мнения, обучение» в 2023 году, подтверждает, что неонатальная смертность занимает около 50 % в структуре МС, составляя, например, в Ямало-Ненецком автономном округе 55 %, а постнеонатальная смертность там же равняется 45 %. Важно отметить, что в структуре неонатальной смертности удельный вес ранней неонатальной смертности составляет от 40 до 70 %, причем среди случаев гибели новорожденных в данном возрасте преобладают недоношенные, особенно с массой тела при рождении менее 1500 г. Так, в Свердловской области, по данным 2022 года, дети с экстремально низкой массой тела среди умерших в раннем неонатальном периоде составили 43,8 %.
По данным «Демографического ежегодника России», опубликованным в 2023 году, ранняя неонатальная смертность (умершие в первые 168 часов жизни на тысячу родившихся живыми) за последние 5 лет существенно снизилась и в 2022 году составила в структуре МС 33 %. Следует отметить, что в 2018 году она была равна 1,72 ‰, а в 2022 уменьшилась до 1,43 ‰. На примере показателей МС в субъектах УФО, опубликованных в 2023 году, мы видим, что ранняя неонатальная смертность в структуре неонатальной может иметь разный удельный вес. Например, в Свердловской области она едва превышает 50 %, в то время как в Курганской достигает практически 70 %. Безусловно, качество оказания помощи новорожденным в первые 7 дней жизни и, соответственно, показатель ранней неонатальной смертности зависят от технологий, возможностей и профессионализма медицинских работников и соответствующей службы, оказывающих помощь новорожденным.
Лишний раз об этом свидетельствует тот факт, что в структуре младенческой смертности, согласно данным «Демографического ежегодника России» (2023 г.), отдельные состояния, возникшие в перинатальном периоде, занимают около 50 %. В абсолютных цифрах число умерших в возрасте до года от всех причин составило 5876 детей в 2022 г. Заболевших и умерших от отдельных состояний, возникших в перинатальном периоде, было 2856.
Знания и навыки врачей, оказывающих медицинскую помощь новорожденным, крайне важны. Можно с полной уверенностью заявить, что неонатология и педиатрия в нашей стране стоят на страже жизни и здоровья детей, подчиняясь четким и жестким регламентам, представленным в том числе в профильных порядках оказания помощи. Порядок оказания медицинской помощи (МП) по профилю «неонатология» регламентирован приказом Минздрава России от 16 ноября 2012 года № 921н, в первом пункте которого декларируется, что настоящий порядок устанавливает правила оказания МП новорожденным. Порядок оказания помощи детям регламентирован приказом Минздрава России от 7 марта 2018 года № 92н «Об утверждении положения об организации оказания первичной медико-санитарной помощи детям». В его первом пункте сообщается, что данный приказ устанавливает правила организации оказания первичной медико-санитарной помощи детям в РФ. Педиатрическая служба (в отличие от неонатальной) оказывает МП детям всех возрастов начиная с рождения и включает в себя и неонатологию. Данный факт подтверждает и приказ Минздрава России № 514н «О порядке проведения профилактических медицинских осмотров несовершеннолетних» от 10 августа 2017 года, в котором в первом же пункте приложения 1 сказано, что профилактические осмотры новорожденного осуществляет педиатр. Говоря о новорожденных, следует четко определиться, о каком возрасте идет речь.
Сегодня на этапе утверждения в Минздраве находится проект обновленного порядка оказания МП по профилю «неонатология», в котором говорится, что «…доношенными новорожденными считаются дети при достижении ими возраста от 0 до 28 дней и недоношенными новорожденными — до достижения возраста от 0 до 28 дней после достижения скорректированного возраста 40 недель. Скорректированный возраст недоношенного новорожденного определяется как сумма гестационного возраста при рождении и постнатального хронологического возраста». Порядок по неонатологии будет допускать при необходимости, по решению врачебной комиссии, продление срока лечения в медицинской организации, оказывающей стационарную МП по профилю «неонатология» сверх периода новорожденности.
Работа неонатологов и педиатров тесно взаимосвязана во всех отношениях. Неонатолог начинает оказывать помощь новорожденным в акушерском стационаре или на других этапах выхаживания, а педиатр продолжает процесс лечения и реабилитации. Вот почему соблюдение четкой преемственности и конструктивного взаимодействия между двумя службами — основа успеха в решении важнейших задач по сохранению жизни и здоровья детей в возрасте до года! В проекте обновленного порядка по профилю «неонатология» четко обозначены основные требования к работе неонатальной службы и оказанию помощи новорожденным на всех этапах выхаживания. Начиная с акушерского стационара неонатальная служба обязана выполнить главные задачи — вакцинацию и неонатальный скрининг.
Новорожденные и недоношенные с гестационным возрастом 34 недели и более и с массой тела при рождении 2000 г и более должны быть вакцинированы против гепатита B и туберкулеза. Им должен быть выполнен скрининг на наследственные заболевания и аудиологический скрининг в соответствии с приказом Минздрава России от 21 апреля 2022 года № 274н «О подтверждении порядка оказания медицинской помощи пациентам с врожденными и наследственными заболеваниями». Новое заключается во внесении требования об обязательном проведении в первые 32–48 часов жизни всем новорожденным пульсоксиметрического скрининга на наличие критических врожденных пороков сердца. Одно из самых главных направлений в работе педиатров и неонатологов, помимо вакцинации и скрининга,—это сохранение грудного вскармливания, которое определяет здоровье нации и является важнейшей задачей на всех этапах оказания помощи детям первого года жизни.
Для профилактики ранних неонатальных потерь и гибели детей на дому после выписки из акушерского стационара во многих странах мира скрининговую программу обследования детей в первые сутки жизни предлагается дополнить общим анализом крови (ОАК), особенно у тех новорожденных, у которых есть риск развития раннего неонатального сепсиса, что поможет обеспечить более раннюю и своевременную диагностику заболевания до появления клинических симптомов.
На наш взгляд, внедрение скрининга ОАК в первые 24 часа жизни во всех акушерских стационарах страны, особенно в перинатальных центрах, позволит не упустить развитие заболевания на ранних стадиях, когда еще нет явной и характерной клинической симптоматики.
В отечественной медицинской литературе в последнее время опубликованы данные по референсным интервалам показателей развернутого ОАК у новорожденных в первые 24 часа жизни, сопоставление с которыми данных ОАК конкретного ребенка позволит врачу провести правильный анализ результатов и сделать своевременные выводы.
Например, недавняя публикация А.Л.Карповой (2023) в старейшем в России рецензируемом научно-практическом журнале «Педиатрия имени Г.Н. Сперанского» представляет референсные значения и интервалы показателей ОАК для доношенных и поздних недоношенных новорожденных в первые сутки жизни, полученные от 4376 детей. Эти данные легли в основу скрининговых региональных протоколов, где такие алгоритмы и правила выполнения ОАК, особенно в перинатальных центрах, функционируют уже многие годы, позволяя выявлять различные заболевания новорожденных, которые клинически манифестируют несколько позже.
Кроме того, считаем важным объективизировать и детализировать подходы к выписке детей как из акушерского стационара домой, так и после выхаживания в отделение патологии новорожденных. С этой целью в ряде регионов были внедрены чек-листы выписки из этих отделений, каждый из которых содержал определенный набор клинических, лабораторных и инструментальных показателей, при соблюдении которых новорожденный может быть выписан домой.
Данные разработки легли в основу учебных пособий, выпущенных в медицинских вузах (ЯГМУ в 2015 г. и РУДН в 2023 г.), а также были представлены в главе «Национального руководства по неонатологии» (2023), посвященной особенностям ведения медицинской документации.
Обсуждаемые внедрения позволят существенно уменьшить потери тех новорожденных, которые в акушерских стационарах и отделениях патологии новорожденных перед выпиской домой производят впечатление относительно или условно здоровых, но при этом у них могут развиваться заболевания, манифестирующие несколько позже. Если такой ребенок выписывается в отдаленные районы, то медицинская помощь к нему может не успеть

















