Статьи
Нейрогенный мочевой пузырь
29.06.2020
Термин «нейрогенный мочевой пузырь» (НМП) подразумевает любые нарушения мочеиспускания, которые связаны с поражением структур центральной и периферической нервной системы, обеспечивающих иннервацию нижних мочевых путей: мочевого пузыря и мочеиспускательного канала. С клинической точки зрения это собирательный синдром. О его распространенности свидетельствуют данные Европейской ассоциации урологов: при рассеянном склерозе вероятность нейрогенной дисфункции нижних отделов мочевыделительной системы составляет 50–90 %, при болезнях Альцгеймера и Паркинсона — соответственно 23–28 и 37–70 %, у имеющих цереброваскулярную патологию — 20–50 %, а в случае диабетической периферической нейропатии этот показатель достигает 70–100 %.
Проявления НМП могут быть различными в зависимости от локализации и характера неврологического поражения. Например, травма, опухоль или дегенеративное заболевание, оказывающие патологическое воздействие на уровне пояснично-крестцовых сегментов спинного мозга, приводят к практически одинаковым дизурическим расстройствам. С другой стороны, сосудистые или нейродегенеративные процессы могут обусловливать как задержку, так и недержание мочи, нарушая нормальное функционирование определенных отделов нервной системы. Все формы НМП объединяет факт разобщения мочевого пузыря (МП) с корковыми центрами, ответственными за произвольный характер мочеиспускания.
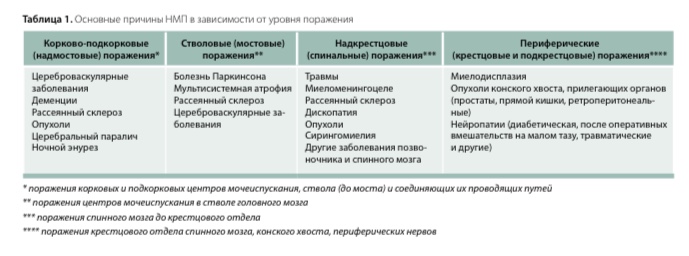
Наиболее частые причины нейрогенной дисфункции нижних отделов мочевыводящего тракта, сгруппированные по топическому принципу, представлены в табл. 1.
Поскольку именно локализация и выраженность нарушения функций нервной
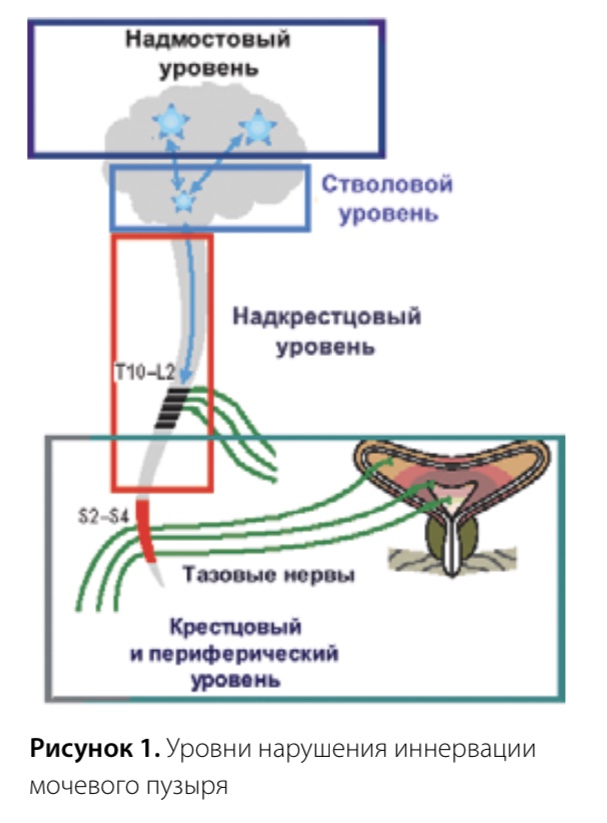
системы определяют проявления НМП, наиболее простой и удобной в практическом плане является классификация по уровням поражения: надмостовый; стволовой; надкрестцовый; крестцовый и периферический (рис. 1).
Патогенез и клиническая симптоматика НПМ
Механизмы развития и проявления нейрогенной дисфункции нижних мочевых путей специфичны для поражения того или иного отдела нервной системы.
Корково-подкорковые (надмостовые) поражения чаще всего ведут к формированию синдрома гиперрефлекторного мочевого пузыря (проявляется необходимостью мочеиспускания при незаполненном МП, что составляет менее 200 мл для взрослого человека). Жалобы пациентов при этом связаны с нарушением накопления мочи (ирритативные симптомы): императивные позывы, внезапное неконтролируемое опорожнение пузыря, поллакиурия (обычно ночью, возможно и днем).
Стволовой (мостовой) и надкрестцовый (спинальный) уровни характеризуются следующими вариантами нарушений функции МП:
• гиперрефлексия детрузора вплоть до императивного недержания мочи (подобно наблюдаемому при церебральных расстройствах);
• детрузорно-сфинктерная диссинергия (одновременное сокращение поперечнополосатого сфинктера уретры и детрузора) с задержкой мочеиспускания, повышением внутрипузырного давления, неполным опорожнением пузыря, появлением остаточной мочи и, следовательно, развитием воспалительных осложнений, а также уролитиаза;
• неполное расслабление поперечнополосатого сфинктера и его паралич проявляются тяжелой формой инконтиненции (сфинктерное недержание).
Поражение крестцового (сакрального) отдела спинного мозга и периферических нервов (радикулопатии, нейропатии различного генеза) отличают:
• снижение сократительной способности или гипорефлексия детрузора (мочеиспускание наступает лишь при переполненном пузыре, т. е. более 300 мл у взрослого) с нарушением опорожнения МП (обструктивные симптомы) и жалобами на прерывающуюся слабую струю мочи, удлинение акта мочеиспускания и напряжение в процессе него, чувство неполного опорожнения пузыря и задержку мочи, которая может сопровождаться болью в области нижних отделов живота и промежности;
• утрата способности к сокращению детрузора (детрузорная арефлексия) и поперечнополосатого сфинктера уретры, проявляющаяся отсутствием позывов к мочеиспусканию, задержкой мочи и переполнением мочевого пузыря, а в последующем — недержанием.
Денервация МП на любом уровне может приводить к отсроченным осложнениям, таким как интерстициальный цистит и рецидивирующие уроинфекции, склерозирование и сморщивание мочевого пузыря (микроцист), мочекаменная болезнь, вторичный гидронефроз (следствие пузырно-мочеточникового рефлюкса или обструкции мочевых путей) и почечная недостаточность. Основные причины осложнений — наличие остаточной мочи, постоянно высокое внутрипузырное давление, неподвижность больного. Повышенное давление внутри наполненного МП с пузырно-мочеточниковым рефлюксом или без него считается главным фактором поражения почек.
Диагностика
Симптомы НМП часто не коррелируют с долгосрочными осложнениями. Одно из самых грозных среди них — почечная недостаточность вследствие повышенного внутрипузырного давления, способная развиваться исподволь, долгое время оставаясь бессимптомной. Как уже говорилось, у пациентов с поражением на сакральном и периферическом уровне риск осложнений наиболее велик. Поэтому полноценное обследование важно прежде всего для установления и определения степени этого риска. Изменения уродинамики могут предшествовать жалобам, поэтому при подозрении на НМП всегда необходима комплексная диагностика, включающая:
• выяснение жалоб и сбор анамнеза;
• клиническую оценку дизурических расстройств с помощью дневника мочеиспусканий и специализированных шкал;
• неврологический осмотр и выявление соответствующей патологии, объясняющей жалобы;
• урологический осмотр и исключение органических заболеваний мочевыводящей системы;
• исследования мочи;
• лучевые и эндоскопические методы;
• уродинамическое исследование и электромиографию (мочевого пузыря, сфинктеров уретры, мышц тазового дна).
Принципы терапии НМП
Лечение нейрогенной дисфункции нижних отделов мочевыделительной системы преимущественно патогенетическое и симптоматическое. В нем выделяют 3 основных направления: фармакотерапия, электростимуляция и паллиативно-симптоматические операции; из них первое считается ведущим.
Главные задачи терапии НМП — это сохранение почечной функции, профилактика инфекционных осложнений, восстановление контроля над мочеиспусканием, улучшение качества жизни и социальная адаптация. Важнейшая цель — обеспечение нормального функционирования верхних мочевых путей, поэтому прежде всего следует убедиться, что детрузорное давление находится в пределах безопасных значений. У пациентов с повышенными его показателями в фазу наполнения (гиперактивность детрузора) или опорожнения пузыря (детрузорно-сфинктерная диссинергия, другие причины обструкции) необходимо перевести высокое давление в пониженное даже несмотря на наличие остаточной мочи.
Ниже приведен список лекарственных веществ, используемых у больных с клини ческой картиной нейрогенного мочевого пузыря.
Медикаментозные средства, применяемые для лечения НМП, условно можно подразделить на вегетотропные (антихолинергические, холиномиметики, α1-адреноблокаторы, α- и β3-адреномиметики), препараты общего (антидепрессанты, антагонисты кальция, центральные миорелаксанты, гормональные средства, α-липоевая кислота) и местного действия (ботулотоксин, капсаицин, димексид). Рассмотрим характеристики наиболее часто используемых фармакологических групп:
• Антихолинергические средства (АХС) (толтеродин, троспия хлорид, оксибутинин, солифенацин, дарифенацин) блокируют постганглионарные парасимпатические мускариновые рецепторы детрузора, предупреждая и значительно снижая действие на него ацетилхолина. Применяются при гиперрефлекторном мочевом пузыре для уменьшения эпизодов ургентного недержания за счет увеличения интервала между непроизвольными сокращениями детрузора, в случаях повышенного внутрипузырного давления у имеющих детрузорно-сфинктерную диссинергию, а также с целью улучшения эффективности других методов опорожнения МП (например, интермиттирующей катетеризации).
• Х о л и н о м и м е т и к и . М-холиномиметик ацеклидин усиливает действие ацетилхолина, следовательно, повышает тонус и усиливает сокращения детрузора, уменьшая тем самым объем остаточной мочи; используется при атонических состояниях. Непрямой М- и Н-холиномиметик убретид обратимо ингибирует ацетилхолинэстеразу в синаптической щели и приводит к накоплению ацетилхолина. Препарат назначается при гипо- или атонии мочевого пузыря и мочеточников, функциональной недостаточности пузырного сфинктера. Наконец, центральный антагонист дофаминовых рецепторов с холинергическими свойствами метоклопрамид увеличивает сократимость детрузора.
• Селективные α1-адреноблокаторы (празозин, теразозин, доксазозин, альфузозин,
тамсулозин, силадозин) расслабляют внутренний сфинктер уретры, помогая опорожнению мочевого пузыря, расширяют кровеносные сосуды и улучшают кровообращение в стенке МП. Эти вещества способствуют также подавлению непроизвольных сокращений детрузора и его расслаблению в фазу наполнения, повышая таким образом резервуарную функцию пузыря. Они используются для терапии дизурических расстройств при доброкачественной гиперплазии предстательной железы, острой задержки мочеиспускания, в лечении хронического простатита и синдрома хронической тазовой боли. У лиц с гиперактивным НМП перечисленные средства снижают частоту императивных позывов и эпизодов ургентной инконтиненции, увеличивают емкость мочевого пузыря. Кроме того, препараты положительно действуют при детрузорно-сфинктерной диссинергии (когда возникает функциональная обструкция мочевых путей) и нестабильности детрузора с недержанием мочи у женщин.
• Селективный агонист β3-адренорецепторов мирабегрон обладает свойством снижать тонус гладкой мускулатуры мочевыводящих путей при гиперактивном мочевом пузыре с симптомами инконтиненции, учащенного мочеиспускания и ургентных императивных позывов.
• Трициклические антидепрессанты (имипрамин, доксепин, дезипрамин,амитриптилин) оказывают центральное и периферическое антихолинергическое действие, имеют α-адренергические эффекты и тормозящее влияние на ЦНС. Комбинация АХС с антидепрессантами дает одновременное снижение тонуса детрузора и увеличение тонуса пузырного сфинктера.
• Антидепрессант селективного действия дулоксетин ингибирует обратный захват серотонина и норадреналина, стимулирует симпатическую нервную систему, сокращение сфинктера уретры; применяется для лечения стрессового недержания мочи у женщин.
• Центральные миорелаксанты (баклофен, толперизон и тизанидин) оказывают расслабляющее влияние на поперечнополосатую мускулатуру, в том числе мышцу наружного сфинктера уретры, уменьшают детрузорно-сфинктерную диссинергию. Их назначают в случаях повышенной детрузорной активности, ургентной инконтиненции и поллакиурии на фоне идиопатической гиперактивности детрузора.
• Антидиуретический гормон десмопрессин применяется при учащенном ночном мочеиспускании. При этом полное исчезновение энуреза наблюдается у 1/3 пациентов, однако после отмены возможны рецидивы.
• Эстрогены могут ослаблять симптомы гиперактивного мочевого пузыря; используются в терапии императивных дизурических расстройств, проявившихся в период климакса или менопаузы у женщин.
• α-липоевая кислота, будучи антиоксидантом, улучшает кровоток, метаболизм и проводимость нервной ткани; рекомендуется при нарушениях мочеиспускания у страдающих сахарным диабетом.
• Препараты локального действия инстиллируются в МП и воздействуют местно. Так, диметилсульфоксид (димексид, ДМСО) обладает анестезирующим, противовоспалительным, бактериостатическим и сосудорасширяющим эффектом; капсаицин (компонент чилийского перца) оказывает анальгезирующее и противовоспалительное действие, используется для лечения гиперактивного НМП. Ботулинический токсин А, нарушая выделение ацетилхолина в синаптическую щель и парализуя мышцу мочевого пузыря, применяется у больных с нейрогенной гиперактивностью детрузора (для уменьшения недержания), хронической задержкой мочеиспускания на фоне функциональной обструкции, а также при интерстициальном цистите и синдроме хронической тазовой боли.
В комплексной терапии нейрогенной дисфункции нижних мочевых путей для улучшения накопительной и эвакуаторной способности мочевого пузыря рекомендуется использовать электростимуляцию (сакральных корешков, полового нерва), рефлексотерапию, лечебную гимнастику и поведенческую терапию (опорожнение МП по расписанию, тренировки пузыря, приемы, облегчающие его опорожнение). Важным способом коррекции обструктивных нарушений является периодическая и постоянная катетеризация. Оперативные методы необходимы в случаях, резистентных к консервативному лечению.
Проявления НМП могут быть различными в зависимости от локализации и характера неврологического поражения. Например, травма, опухоль или дегенеративное заболевание, оказывающие патологическое воздействие на уровне пояснично-крестцовых сегментов спинного мозга, приводят к практически одинаковым дизурическим расстройствам. С другой стороны, сосудистые или нейродегенеративные процессы могут обусловливать как задержку, так и недержание мочи, нарушая нормальное функционирование определенных отделов нервной системы. Все формы НМП объединяет факт разобщения мочевого пузыря (МП) с корковыми центрами, ответственными за произвольный характер мочеиспускания.
Наиболее частые причины нейрогенной дисфункции нижних отделов мочевыводящего тракта, сгруппированные по топическому принципу, представлены в табл. 1.

Поскольку именно локализация и выраженность нарушения функций нервной
системы определяют проявления НМП, наиболее простой и удобной в практическом плане является классификация по уровням поражения: надмостовый; стволовой; надкрестцовый; крестцовый и периферический (рис. 1).

Патогенез и клиническая симптоматика НПМ
Корково-подкорковые (надмостовые) поражения чаще всего ведут к формированию синдрома гиперрефлекторного мочевого пузыря (проявляется необходимостью мочеиспускания при незаполненном МП, что составляет менее 200 мл для взрослого человека). Жалобы пациентов при этом связаны с нарушением накопления мочи (ирритативные симптомы): императивные позывы, внезапное неконтролируемое опорожнение пузыря, поллакиурия (обычно ночью, возможно и днем).
Стволовой (мостовой) и надкрестцовый (спинальный) уровни характеризуются следующими вариантами нарушений функции МП:
• гиперрефлексия детрузора вплоть до императивного недержания мочи (подобно наблюдаемому при церебральных расстройствах);
• детрузорно-сфинктерная диссинергия (одновременное сокращение поперечнополосатого сфинктера уретры и детрузора) с задержкой мочеиспускания, повышением внутрипузырного давления, неполным опорожнением пузыря, появлением остаточной мочи и, следовательно, развитием воспалительных осложнений, а также уролитиаза;
• неполное расслабление поперечнополосатого сфинктера и его паралич проявляются тяжелой формой инконтиненции (сфинктерное недержание).
Поражение крестцового (сакрального) отдела спинного мозга и периферических нервов (радикулопатии, нейропатии различного генеза) отличают:
• снижение сократительной способности или гипорефлексия детрузора (мочеиспускание наступает лишь при переполненном пузыре, т. е. более 300 мл у взрослого) с нарушением опорожнения МП (обструктивные симптомы) и жалобами на прерывающуюся слабую струю мочи, удлинение акта мочеиспускания и напряжение в процессе него, чувство неполного опорожнения пузыря и задержку мочи, которая может сопровождаться болью в области нижних отделов живота и промежности;
• утрата способности к сокращению детрузора (детрузорная арефлексия) и поперечнополосатого сфинктера уретры, проявляющаяся отсутствием позывов к мочеиспусканию, задержкой мочи и переполнением мочевого пузыря, а в последующем — недержанием.
Денервация МП на любом уровне может приводить к отсроченным осложнениям, таким как интерстициальный цистит и рецидивирующие уроинфекции, склерозирование и сморщивание мочевого пузыря (микроцист), мочекаменная болезнь, вторичный гидронефроз (следствие пузырно-мочеточникового рефлюкса или обструкции мочевых путей) и почечная недостаточность. Основные причины осложнений — наличие остаточной мочи, постоянно высокое внутрипузырное давление, неподвижность больного. Повышенное давление внутри наполненного МП с пузырно-мочеточниковым рефлюксом или без него считается главным фактором поражения почек.
Диагностика
Симптомы НМП часто не коррелируют с долгосрочными осложнениями. Одно из самых грозных среди них — почечная недостаточность вследствие повышенного внутрипузырного давления, способная развиваться исподволь, долгое время оставаясь бессимптомной. Как уже говорилось, у пациентов с поражением на сакральном и периферическом уровне риск осложнений наиболее велик. Поэтому полноценное обследование важно прежде всего для установления и определения степени этого риска. Изменения уродинамики могут предшествовать жалобам, поэтому при подозрении на НМП всегда необходима комплексная диагностика, включающая:
• выяснение жалоб и сбор анамнеза;
• клиническую оценку дизурических расстройств с помощью дневника мочеиспусканий и специализированных шкал;
• неврологический осмотр и выявление соответствующей патологии, объясняющей жалобы;
• урологический осмотр и исключение органических заболеваний мочевыводящей системы;
• исследования мочи;
• лучевые и эндоскопические методы;
• уродинамическое исследование и электромиографию (мочевого пузыря, сфинктеров уретры, мышц тазового дна).
Принципы терапии НМП
Лечение нейрогенной дисфункции нижних отделов мочевыделительной системы преимущественно патогенетическое и симптоматическое. В нем выделяют 3 основных направления: фармакотерапия, электростимуляция и паллиативно-симптоматические операции; из них первое считается ведущим.
Главные задачи терапии НМП — это сохранение почечной функции, профилактика инфекционных осложнений, восстановление контроля над мочеиспусканием, улучшение качества жизни и социальная адаптация. Важнейшая цель — обеспечение нормального функционирования верхних мочевых путей, поэтому прежде всего следует убедиться, что детрузорное давление находится в пределах безопасных значений. У пациентов с повышенными его показателями в фазу наполнения (гиперактивность детрузора) или опорожнения пузыря (детрузорно-сфинктерная диссинергия, другие причины обструкции) необходимо перевести высокое давление в пониженное даже несмотря на наличие остаточной мочи.
Ниже приведен список лекарственных веществ, используемых у больных с клини ческой картиной нейрогенного мочевого пузыря.
Медикаментозные средства, применяемые для лечения НМП, условно можно подразделить на вегетотропные (антихолинергические, холиномиметики, α1-адреноблокаторы, α- и β3-адреномиметики), препараты общего (антидепрессанты, антагонисты кальция, центральные миорелаксанты, гормональные средства, α-липоевая кислота) и местного действия (ботулотоксин, капсаицин, димексид). Рассмотрим характеристики наиболее часто используемых фармакологических групп:
• Антихолинергические средства (АХС) (толтеродин, троспия хлорид, оксибутинин, солифенацин, дарифенацин) блокируют постганглионарные парасимпатические мускариновые рецепторы детрузора, предупреждая и значительно снижая действие на него ацетилхолина. Применяются при гиперрефлекторном мочевом пузыре для уменьшения эпизодов ургентного недержания за счет увеличения интервала между непроизвольными сокращениями детрузора, в случаях повышенного внутрипузырного давления у имеющих детрузорно-сфинктерную диссинергию, а также с целью улучшения эффективности других методов опорожнения МП (например, интермиттирующей катетеризации).
• Х о л и н о м и м е т и к и . М-холиномиметик ацеклидин усиливает действие ацетилхолина, следовательно, повышает тонус и усиливает сокращения детрузора, уменьшая тем самым объем остаточной мочи; используется при атонических состояниях. Непрямой М- и Н-холиномиметик убретид обратимо ингибирует ацетилхолинэстеразу в синаптической щели и приводит к накоплению ацетилхолина. Препарат назначается при гипо- или атонии мочевого пузыря и мочеточников, функциональной недостаточности пузырного сфинктера. Наконец, центральный антагонист дофаминовых рецепторов с холинергическими свойствами метоклопрамид увеличивает сократимость детрузора.
• Селективные α1-адреноблокаторы (празозин, теразозин, доксазозин, альфузозин,
тамсулозин, силадозин) расслабляют внутренний сфинктер уретры, помогая опорожнению мочевого пузыря, расширяют кровеносные сосуды и улучшают кровообращение в стенке МП. Эти вещества способствуют также подавлению непроизвольных сокращений детрузора и его расслаблению в фазу наполнения, повышая таким образом резервуарную функцию пузыря. Они используются для терапии дизурических расстройств при доброкачественной гиперплазии предстательной железы, острой задержки мочеиспускания, в лечении хронического простатита и синдрома хронической тазовой боли. У лиц с гиперактивным НМП перечисленные средства снижают частоту императивных позывов и эпизодов ургентной инконтиненции, увеличивают емкость мочевого пузыря. Кроме того, препараты положительно действуют при детрузорно-сфинктерной диссинергии (когда возникает функциональная обструкция мочевых путей) и нестабильности детрузора с недержанием мочи у женщин.
• Селективный агонист β3-адренорецепторов мирабегрон обладает свойством снижать тонус гладкой мускулатуры мочевыводящих путей при гиперактивном мочевом пузыре с симптомами инконтиненции, учащенного мочеиспускания и ургентных императивных позывов.
• Трициклические антидепрессанты (имипрамин, доксепин, дезипрамин,амитриптилин) оказывают центральное и периферическое антихолинергическое действие, имеют α-адренергические эффекты и тормозящее влияние на ЦНС. Комбинация АХС с антидепрессантами дает одновременное снижение тонуса детрузора и увеличение тонуса пузырного сфинктера.
• Антидепрессант селективного действия дулоксетин ингибирует обратный захват серотонина и норадреналина, стимулирует симпатическую нервную систему, сокращение сфинктера уретры; применяется для лечения стрессового недержания мочи у женщин.
• Центральные миорелаксанты (баклофен, толперизон и тизанидин) оказывают расслабляющее влияние на поперечнополосатую мускулатуру, в том числе мышцу наружного сфинктера уретры, уменьшают детрузорно-сфинктерную диссинергию. Их назначают в случаях повышенной детрузорной активности, ургентной инконтиненции и поллакиурии на фоне идиопатической гиперактивности детрузора.
• Антидиуретический гормон десмопрессин применяется при учащенном ночном мочеиспускании. При этом полное исчезновение энуреза наблюдается у 1/3 пациентов, однако после отмены возможны рецидивы.
• Эстрогены могут ослаблять симптомы гиперактивного мочевого пузыря; используются в терапии императивных дизурических расстройств, проявившихся в период климакса или менопаузы у женщин.
• α-липоевая кислота, будучи антиоксидантом, улучшает кровоток, метаболизм и проводимость нервной ткани; рекомендуется при нарушениях мочеиспускания у страдающих сахарным диабетом.
• Препараты локального действия инстиллируются в МП и воздействуют местно. Так, диметилсульфоксид (димексид, ДМСО) обладает анестезирующим, противовоспалительным, бактериостатическим и сосудорасширяющим эффектом; капсаицин (компонент чилийского перца) оказывает анальгезирующее и противовоспалительное действие, используется для лечения гиперактивного НМП. Ботулинический токсин А, нарушая выделение ацетилхолина в синаптическую щель и парализуя мышцу мочевого пузыря, применяется у больных с нейрогенной гиперактивностью детрузора (для уменьшения недержания), хронической задержкой мочеиспускания на фоне функциональной обструкции, а также при интерстициальном цистите и синдроме хронической тазовой боли.
В комплексной терапии нейрогенной дисфункции нижних мочевых путей для улучшения накопительной и эвакуаторной способности мочевого пузыря рекомендуется использовать электростимуляцию (сакральных корешков, полового нерва), рефлексотерапию, лечебную гимнастику и поведенческую терапию (опорожнение МП по расписанию, тренировки пузыря, приемы, облегчающие его опорожнение). Важным способом коррекции обструктивных нарушений является периодическая и постоянная катетеризация. Оперативные методы необходимы в случаях, резистентных к консервативному лечению.

















