Статьи
Особенности мочеточниково-влагалищных свищей
Мочеточниково-влагалищные свищи (МВС)—достаточно распространенная проблема в урологической практике. Доминирующей причиной их возникновения являются оперативные вмешательства на органах малого таза.
Этиология и распространенность
По данным литературы, повреждения мочеточников во время операции происходят в 0,5–30,0 % случаев, причем наиболее часто они случаются в акушерско-гинекологической практике (60 % от общего числа), оперативной урологии (30 %), общей хирургии (10 %). Высокую распространенность травматизации мочеточника при проведении оперативного лечения в акушерстве и гинекологии можно объяснить тесными анатомическими взаимодействиями женских внутренних органов, а именно мочевой и половой систем, специфическими изменениями, которые наступают при указанных взаимодействиях в результате длительных воспалительных и других заболеваний этих органов или лучевой терапии. Риск повреждения мочеточника наиболее велик при наличии рубцово-спаечных процессов в зоне операции и массивного интраоперационного кровотечения в глубине раны.
Также повышен риск формирования МВС у следующих групп пациенток: беременных сроком более 12 недель; при наличии кисты яичников размером 4 см и более, воспалительных изменений органов малого таза, эндометриоза; имеющих операции на органах малого таза в анамнезе; с анатомическими аномалиями мочевыводящих путей.
Радикальные расширенные операции по поводу злокачественных заболеваний шейки матки наиболее чреваты опасностью возникновения МВС вследствие травмы мочеточника.
Течение заболевания
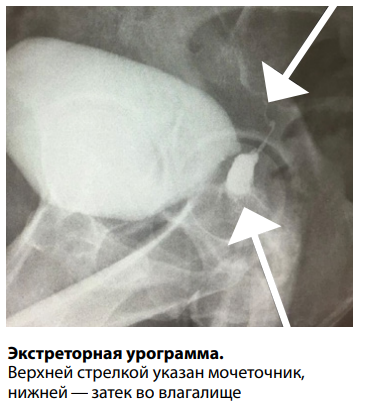
Характерный признак ВМС — выделение мочи через влагалище. Обычно эта проблема возникает на второй неделе после оперативного лечения. При всех видах МВС сохранено самопроизвольное мочеиспускание. Дополнительными симптомами могут быть: боль, обусловленная уретерогидронефрозом, так как чаще всего отток мочи осуществляется через рубцово-измененный, суженный и извитой свищевой ход; воспалительные изменения мочевых путей. Иногда первичным симптомом является острый обструктивный пиелонефрит или болевой симптом на стороне повреждения без признаков воспалительного процесса.
Повреждения мочеточника бывают разнообразными. Он может быть однократно или многократно проколот иглой с образованием точечного свища, прошит и перевязан, клипирован, раздавлен кровоостанавливающим или другим зажимом, его стенка может попасть в зону электрокоагуляции с последующим образованием струпа и его отхождением, мочеточник может быть частично или полностью рассечен и даже резецирован.
Обследование и лечение
 Перед тем как принять решение об объеме, доступе и технике оперативного вмешательства, необходимо тщательно обследовать пациентку. В план исследований, в зависимости от клинической картины и анамнеза, могут входить лабораторная диагностика, цистоскопия, различные исследования с красителями, УЗИ, МСКТ и МРТ. Важное значение имеют сроки выполнения оперативного лечения от момента формирования свища.
Перед тем как принять решение об объеме, доступе и технике оперативного вмешательства, необходимо тщательно обследовать пациентку. В план исследований, в зависимости от клинической картины и анамнеза, могут входить лабораторная диагностика, цистоскопия, различные исследования с красителями, УЗИ, МСКТ и МРТ. Важное значение имеют сроки выполнения оперативного лечения от момента формирования свища.
В настоящее время лечение мочеточниково-влагалищных свищей — оперативное. Есть ряд исследований и наблюдений малоинвазивной тактики (стентирование или чрескожная пункционная нефростомия) с последующим благоприятным исходом. Однако большинству пациенток необходима реконструктивная операция. Сложность лечения мочевых фистул сопряжена с возможностью появления рецидива свища. При этом повторные операции лишь усугубляют этот риск. В качестве хирургического лечения в настоящее время чаще всего выполняют операцию по созданию уретероцистонеоанастомоза. Выполнение уретероуретероанастомоза возможно при распознанной во время операции острой травме мочеточника, а также малом размере (менее 2 см) пораженного участка, преимущественно в верхнем тазовом отделе (у верхней части широкой связки матки, в месте перекреста с подвздошными сосудами).
При отсроченном лечении свищей определение объема и вида операции строится на знании уровня травмы. Если травма произошла недалеко от устья мочеточника, возможно создание уретероцистонеоанастомоза, то есть реконструкция путем имплантации в новое устье без натяжения мочевого пузыря.
При расположении свища далеко от устья выполняют только имплантацию с созданием дополнительного стебля из мочевого пузыря — операцию Боари. Существует несколько противопоказаний к применению данной операции, таких как сниженная емкость мочевого пузыря (менее 150 мл), обширные разрушения дистальных отделов мочеточников (более 14–15 см).
При невозможности отведения мочи естественным путем применяют методики кишечной пластики мочеточников. Она заключается в создании замены дефекта мочеточника с помощью изолированного сегмента тонкой кишки. Различные исследования показывают, что результаты лечения в большинстве случаев носят положительный исход. Выздоровление наступает в среднем у 87 % пациенток при первичном вмешательстве и у 94 % — при повторных операциях. Рецидивы в большинстве случаев происходят при наличии сопутствующей стойкой инфекции мочевыделительной системы, а также при постлучевых фистулах.
 Немаловажное значение играет послеоперационное ведение пациенток. Установка мочеточниковых стентов и уретрального катетера является обязательной.Для обеспечения адекватного диуреза рекомендуется потреблять не менее 3 л жидкости в сутки. Так как дренирование мочевого пузыря после операции осуществляется длительное время, необходимо сразу правильно подобрать диаметр катетера.
Немаловажное значение играет послеоперационное ведение пациенток. Установка мочеточниковых стентов и уретрального катетера является обязательной.Для обеспечения адекватного диуреза рекомендуется потреблять не менее 3 л жидкости в сутки. Так как дренирование мочевого пузыря после операции осуществляется длительное время, необходимо сразу правильно подобрать диаметр катетера.
Решение о применении антибактериальной терапии принимается на основании соответствующих воспалительных симптомов и данных лабораторных анализов. Целесообразно назначение холинолитиков при наличии императивной симптоматики на фоне стентов и (или) уретрального катетера. После удаления катера важно, чтобы пациентки не перерастягивали мочевой пузырь. С этой целью первое время рекомендуется соблюдать режим мочеиспускания: каждый час, два раза за ночь, а объем потребляемой жидкости несколько ограничить. Применение тампонов, пессариев и половую жизнь следует ограничить в течение 3 месяцев после операции.
Таким образом, для пациенток с МВС требуется индивидуальный подход в обследовании, лечении и наблюдении. Это позволит добиться положительных результатов.
Следует обратить внимание на этиологию этих осложнений. Зная топографическое строение и особенности анатомии мочевыделительной системы, а также все возможные факторы риска, возможно снизить риск образования урогенитальных свищей.

















