Статьи
Процедура EXIT. Принцип мультидисциплинарного подхода
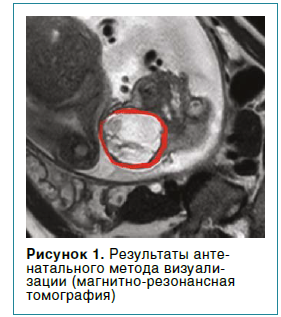 Врожденные пороки развития респираторной и сердечно-сосудистой систем с нарушением анатомии дыхательных путей, паренхимы легких или тяжелой циркуляторной дисфункцией представляют прямую угрозу для жизни новорожденного уже в первые ее минуты. При этом зачастую единственно возможный способ стабилизации кардиореспираторной функции заключается в быстром выполнении диагностических и/или инвазивных вмешательств. Ниже описаны два случая успешного выполнения процедуры EXIT в условиях многопрофильного стационара при соблюдении принципа мультидисциплинарного подхода.
Врожденные пороки развития респираторной и сердечно-сосудистой систем с нарушением анатомии дыхательных путей, паренхимы легких или тяжелой циркуляторной дисфункцией представляют прямую угрозу для жизни новорожденного уже в первые ее минуты. При этом зачастую единственно возможный способ стабилизации кардиореспираторной функции заключается в быстром выполнении диагностических и/или инвазивных вмешательств. Ниже описаны два случая успешного выполнения процедуры EXIT в условиях многопрофильного стационара при соблюдении принципа мультидисциплинарного подхода.
РАСШИРЕННЫЕ ПОКАЗАНИЯ
Процедура EXIT (Ex-utero intrapartum treatment — процедура выхода, или внематочного интранатального лечения) представляет собой особую технологию, заключающуюся в проведении хирургических и/или иных манипуляций, направленных на обеспечение кардиореспираторной стабильности у новорожденного при сохранении маточно-плацентарного кровотока.
Первично процедура EXIT использовалась в комплексном лечении врожденной диафрагмальной грыжи у новорожденных с фетальным вмешательством (имплантация баллона-обтуратора). Однако со временем показания к ее выполнению значительно расширились и теперь включают в себя следующие задачи:
- обеспечение проходимости дыхательных путей;
- резекция объемного образования, сдавливающего дыхательные пути; • обеспечение экстракорпоральной циркуляции (ЭКМО);
- инициирование протективной респираторной поддержки до начала спонтанного дыхания.
Во всех перечисленных клинических ситуациях сохранение маточно-плацентарного кровотока позволяет обеспечить безопасный временной интервал, необходимый для проведения медицинского вмешательства. Зачастую это единственный способ добиться кардиореспираторной стабилизации новорожденного с тяжелой врожденной патологией.
СЛАГАЕМЫЕ УСПЕХА
Тщательное пренатальное планирование, основывающееся на мультидисциплинарном подходе и комплексной диагностике, — вот ключевой фактор положительных результатов процедуры EXIT. Важнейшими компонентами, способствующими успеху процедуры, являются коммуникативные навыки команды, способность к длительному поддержанию плацентарного кровотока (баланс между релаксацией матки и риском кровотечения), выбор оптимального способа обеспечения проходимости дыхательных путей, респираторной поддержки, анальгезии и аппаратного мониторинга у новорожденного. Соблюдение всех этих требований проще всего обеспечить в условиях многопрофильного стационара, располагающего широкими высокотехнологичными диагностическими и терапевтическими возможностями, в том числе в отношении планирования манипуляции и формирования высокопрофессиональной команды специалистов, которая будет задействована в ее проведении. Приводим описание двух клинических случаев успешного выполнения процедуры EXIT у новорожденных с объемным образованием шеи и врожденной диафрагмальной грыжей.
СЛУЧАЙ ПЕРВЫЙ:
объемное солидно-кистозное образование мягких тканей шеи
После подтверждения и уточнения характера объемного образования шеи командой, состоящей из акушеров-гинекологов, анестезиологов-реаниматологов, неонатологов, детских хирургов, оториноларингологов и специалистов эндоскопической службы, был разработан персонифицированный алгоритм вмешательства. Учитывая солидно-кистозный характер объемного образования, диаметр более 5,0 см и косвенные признаки компрессии органов шеи и средостения, главной целью было обеспечение проходимости дыхательных путей непосредственно после частичного рождения.
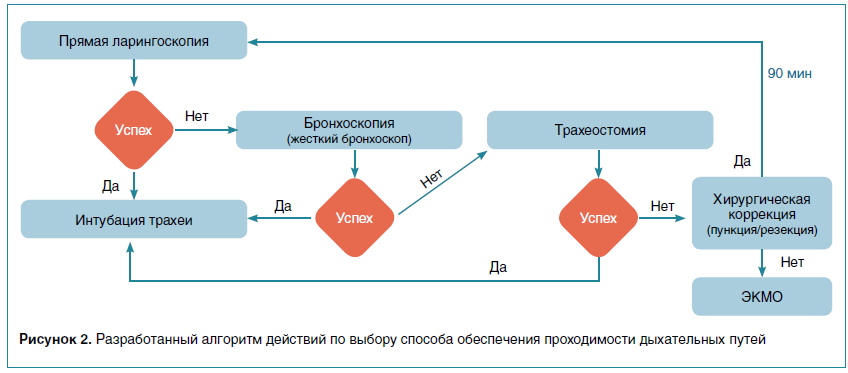
В качестве первичного способа была запланирована прямая ларингоскопия с последующей интубацией трахеи. Однако, учитывая высокий риск неэффективности вышеуказанной манипуляции, командой специалистов был разработан и апробирован в рамках симуляционного тренинга алгоритм вмешательства, предполагающий:
- эндоскопическую интубацию с применением ригидного бронхоскопа;
- использование фиброоптической технологии;
- выполнение трахеостомии;
- начало ЭКМО как крайней меры.
Помимо того, рассматривался вариант, связанный с критическим нарушением маточно-плацентарного кровотока и выполнением манипуляций по экстренным показаниям внеутробно.
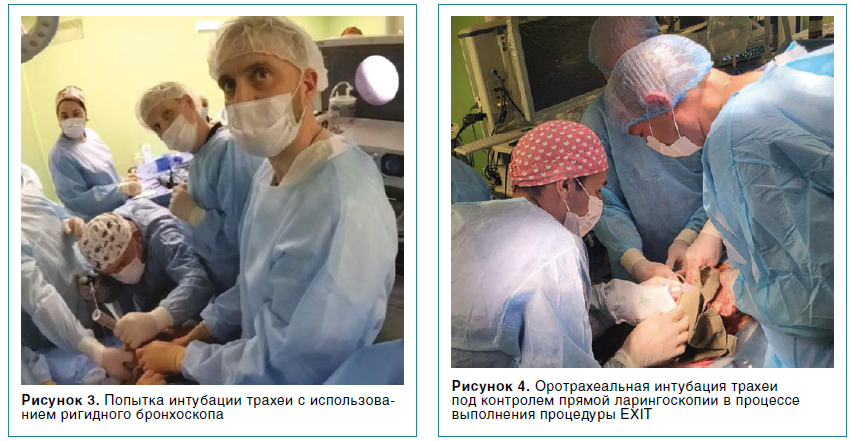
Результатом проведения процедуры EXIT в нашем случае явились неудачные попытки интубации трахеи — как под контролем прямой ларингоскопии, так и при использовании эндоскопических методов визуализации. В итоге достичь контроля над дыхательными путями удалось посредством трахеостомии, выполненной после пункции и опорожнения жидкостного компонента опухоли. Ввиду выраженного нарушения анатомии был интубирован левый бронх, обеспечены аэрация левого легкого и газообмен после пересечения пуповины. Некоторое время спустя после респираторной стабилизации произвели интубацию трахеи, обеспечив вентиляцию правого бронха.
Несмотря на длительность вмешательства, общее состояние женщины и витальные показатели ребенка оставались стабильными в течение 75 минут. Этого удалось достичь, с одной стороны, благодаря адекватному анестезиологическому пособию и поддержанию баланса тонуса матки, а с другой — благодаря обеспечению адекватного мониторинга жизненно важных показателей (SpO2 и электрокардиография), установке и поддержанию периферического венозного доступа, а также анальгезии у частично рожденного ребенка. Так, уровень насыщения крови кислородом не снижался ниже отметки 68 %, а сердечный ритм оставался в диапазоне допустимых значений.
Заслуживает внимания и характер респираторной поддержки в первые часы после операции. Обеспечение безопасного и эффективного поддержания газообмена в условиях раздельной интубации оказалось возможным при использовании уникального метода респираторной терапии — высокочастотной интрапульмонарной пневмоперкуссионной вентиляции (HFPV — High frequency percussive ventilation) и таргетной инотропной и вазотонической терапии. В течение нескольких суток ребенок был подготовлен к оперативному вмешательству, заключавшемуся в резекции опухолевого образования и пластике трахеи в условиях ЭКМО.
СЛУЧАЙ ВТОРОЙ:
врожденная левосторонняя диафрагмальная грыжа
Во второй клинической ситуации, связанной с появлением на свет ребенка с врожденной диафрагмальной грыжей, преимущества технологии EXIT выразились не столько в обеспечении проходимости дыхательных путей, сколько в инициировании газообмена в гипоплазированном легком в условиях протективной респираторной поддержки. Такой подход позволил эффективно и безопасно обеспечить искусственную вентиляцию легких (ИВЛ) с первых минут жизни и в кратчайшие сроки подготовить новорожденного к проведению оперативной коррекции. Стоит отметить, что и в этом случае тщательное планирование и распределение ролей среди специалистов явились ключевыми факторами успеха.
Интубация трахеи была проведена уже к пятой минуте после частичного рождения ребенка под контролем прямой ларингоскопии. Обеспечение аппаратного мониторинга и анальгоседации плода позволили выполнить процедуру в комфортных условиях, достаточном и безопасном временном интервале. Состояние женщины также оставалось стабильным, ближайших осложнений беременности и родоразрешения не наблюдалось.
Примечательно, что и в этом случае в качестве стартового метода респираторной поддержки нами был выбран аппарат Bronchotron® Transport, работающий по принципу HFPV и позволивший оптимизировать дыхательный объем в гипоплазированном легком без развития синдромов утечки воздуха, а также провести транспортировку в отделение реанимации и интенсивной терапии для новорожденных (ОРИТн), не прерывая начатую высокочастотную ИВЛ. В послеоперационном периоде новорожденному потребовалось продолжение HFPV с использованием аппарата VDR®-4, что позволило уменьшить негативное влияние вентиляции на интраторакальную гемодинамику и оптимизировать газообмен при оптимальном давлении в дыхательных путях.
Приведенные нами примеры демонстрируют возможность и безопасность проведения процедуры EXIT в условиях многопрофильного стационара у новорожденных как с компрометированными дыхательными путями, так и с врожденной патологией развития легких. При четком планировании, отработке взаимодействия команды в условиях симуляционных тренингов и выработке алгоритмов действия вышеописанная техника является единственно возможной и эффективной жизнеспасающей процедурой у новорожденных с тяжелой врожденной патологией

















