Статьи
Тиреотоксикоз и гипотиреоз — две стороны одной медали
Беременность вызывает множество изменений в организме женщины. Одни из них носят транзиторный характер, а другие, в частности затрагивающие щитовидную железу (ЩЖ), остаются с пациенткой на всю жизнь. На фоне беременности могут развиться как гипо-, так и гипертиреоз, которые должны быть своевременно диагностированы и пролечены при необходимости. Иногда изменения функции ЩЖ настолько неожиданны, что становятся неприятным сюрпризом для молодой мамы и лечащего врача.
В эндокринологическое отделение ГКБ имени С.П. Боткина поступила пациентка 26 лет. Сахарный диабет (СД) 1 типа был диагностирован у нее в 2005 году в возрасте 10 лет. В дебюте заболевания была инициирована базис-болюсная инсулинотерапия.
В октябре 2018 года девушка незапланированно забеременела, однако в связи с диагностированной анэмбрионией на 9–10-й неделе беременности была проведена вакуумная аспирация содержимого полости матки. На этом фоне отмечались значительные колебания гликемии (от 2,7 до 20 ммоль/л), в связи с чем пациентке была установлена система непрерывной подачи инсулина (инсулиновая помпа).
Ко второй беременности проводилась тщательная подготовка, включавшая, помимо прочего, регулярную оценку и коррекцию уровня тиреотропного гормона (ТТГ). При контрольных исследованиях отмечалось неоднократное повышение ТТГ до 3,1– 3,3 мкМЕ/мл (0,4–4,0). По данным ультразвукового исследования (УЗИ), отмечалось снижение эхогенности ткани ЩЖ и ее диффузная неоднородность. По результатам лабораторных исследований, уровень свободного тироксина (Т4св.) составил 18,46 пмоль/л (8,20–24,70), а свободного трийодтиронина (Т3св.) — 5,18 пмоль/л (2,76–6,45), антител (АТ) к тиреоидной пероксидазе (АТ-ТПО) было менее 10 МЕ/мл, к тиреоглобулину (АТ-ТГ) — 104,6 МЕ/мл (менее 60), АТ к рецепторам ТТГ (АТ-рТТГ) не определялись. Учитывая планирование пациенткой беременности на фоне наличия одного аутоиммунного заболевания в сочетании с изменениями ЩЖ, по данным УЗИ, и периодическим повышением ТТГ до верхней границы нормы, эндокринологом был выставлен диагноз «хронический аутоиммунный тиреоидит (ХАИТ)» и назначена терапия левотироксином натрия (50 мкг/сут).
На фоне проводимой терапии перед наступлением беременности ТТГ снизился до 1,3 мкМЕ/мл. Во время беременности отмечалось снижение ТТГ минимально до 0,004 мкМЕ/мл, вследствие чего проводилась регулярная коррекция терапии с последующей отменой левотироксина натрия при уровне ТТГ 2,139 мкг/сут, на фоне которого в июле 2021 года пациентка родила своего первенца. При обследовании через 2 месяца зафиксировано снижение ТТГ до 0,028 мкМЕ/мл, однако никакие дополнительные обследования не проводились. Еще через 3 месяца пациентка вновь пожаловалась на значительную вариабельность гликемии в течении дня, в связи с чем была предпринята настоящая госпитализация.
По результатам проведенных лабораторных анализов определялось снижение ТТГ до 0,008 мкМЕ/мл. При дальнейшем обследовании отмечено нарастание Т4св. до 31,70 пмоль/л (8,20–24,70), Т3св.— до 12,80 пмоль/л (2,76–6,45). Определены АТ-рТТГ, уровень которых составил 3,12 МЕ/л (менее 1). В условиях стационара у пациентки регулярно отмечалась тахикардия с повышением ЧСС до 100–120 уд./мин. При пальпации—ЩЖ нормальных размеров, мягкой консистенции. При УЗИ общий объем ЩЖ—6,7 см3 , определяются диффузные изменения ткани. Диагностирован диффузный токсический зоб нулевой степени (ВОЗ, 2001), тиреотоксикоз средней тяжести.
Таким образом, был установлен диагноз: «Аутоиммунный полигландулярный синдром 3-го типа. Сахарный диабет 1-го типа. Индивидуальный целевой уровень гликированного гемоглобина — менее 6,5 %. Диффузный токсический зоб степени 0 [ВОЗ, 2001]. Тиреотоксикоз средней степени тяжести». Инициирована антитиреоидная терапия препаратом тиамазол по 10 мг 2 раза в день. В качестве пульсурежающей терапии назначен бисопролол — по 5,0 мг утром и 2,5 мг вечером.
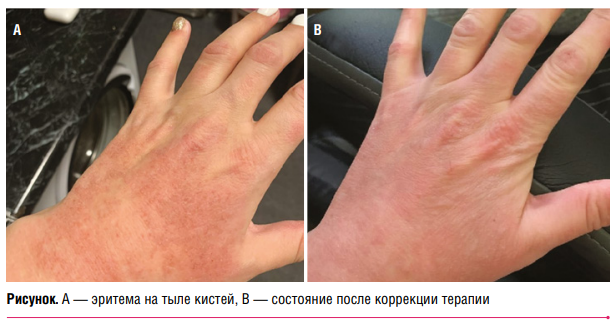
Примерно через месяц после начала приема препарата пациентка отметила аллергическую реакцию в виде эритемы на тыльной стороне кистей (рис. А). Тиамазол был заменен на пропилтиоурацил в дозе 50 мг 3 раза в день. На этом фоне отмечалась стремительная тенденция к нормализации состояния кожи (рис. В).
Несмотря на некоторую некомплаентность пациентки и нерегулярный прием препарата, при динамическом исследовании через 1 и 3 месяца после начала терапии отмечались полная нормализация уровня тиреоидных гормонов и положительная динамика ТТГ, в связи с чем дозировка препарата была уменьшена до 50 мг 2 раза в день.
В дальнейшем пациентка также принимала препарат нерегулярно. Отмечались некоторые колебания ТТГ, однако в следующие 7 месяцев и ТТГ, и тиреоидные гормоны находились в пределах референсных значений, АТ-рТТГ нормализовались. С учетом сохранения целевого значения ТТГ в течение 4 месяцев на фоне самостоятельной отмены препарата мы решили, не возобновляя терапию, продолжить контроль ТТГ.
ПОИСК ОТВЕТОВ
ХАИТ и диффузный токсический зоб (ДТЗ) — заболевания щитовидной железы, по своему патогенезу и клинической картине стоящие, как ранее считалось, на разных полюсах спектра аутоиммунных тиреопатий. Несмотря на это, в литературе встречаются описания конверсии одного заболевания в другое. При этом чаще сообщается о случаях развития ХАИТ на фоне ДТЗ и значительно реже описывают переход ХАИТ в ДТЗ. По одной из версий, это связано с отсутствием у больных с длительным течением ХАИТ достаточного объема функционирующей ткани ЩЖ, способной отвечать на воздействие АТ-рТТГ. В любом случае, как показывает практика, гипотиреоз и тиреотоксикоз могут быть двумя сторонами одной медали и встречаться у одного и того же человека.
Пока еще достоверно неизвестно, с чем связано переключение функции ЩЖ, однако ясно, что существует ряд факторов, которые могут провоцировать переход из одного состояния в другое. В первую очередь это может быть связано с балансом между стимулирующими и блокирующими АТ-рТТГ. Считалось, что в зависимости от заболевания у пациента циркулирует только один вид антител—стимулирующие при ДТЗ или блокирующие при ХАИТ. Однако в дальнейшем стало известно, что у одного и того же человека могут присутствовать оба вида антител, а функция ЩЖ будет зависеть от соотношения между ними.
Точные причины переключения одних антител на другие, как уже говорилось выше, неизвестны. По некоторым наблюдениям, изменение типа антител с блокирующих на стимулирующие происходило под действием левотироксина натрия при лечении гипотиреоза и со стимулирующих на блокирующие — в ходе лечения ДТЗ антитиреоидными препаратами. Под действием препаратов меняются концентрация и активность антител.
Имеются и другие возможные объяснения перехода из гипо- в гипертиреоз. На фоне терапии происходит восстановление ткани ЩЖ, подвергшейся весьма серьезному аутоиммунному повреждению, которое привело к снижению ее функции. В последующем восстановленная в достаточной степени ткань способна отреагировать на воздействие на нее стимулирующими антителами. Кроме того, существуют теории о том, что переключение функции ЩЖ может происходить под действием различных внешних факторов, например вирусной инфекции, или на фоне такого физиологического состояния, как беременность.
У нашей пациентки также есть несколько вариантов причин развития ДТЗ после родов. По одной из версий, стимулом конверсии гипотиреоза в тиреотоксикоз стала беременность. В этом состоянии уровни тиреоидных аутоантител обычно снижаются из-за иммуносупрессии и (или) гемоделюции и становятся самыми низкими незадолго до родов (особенно уровни стимулирующих АТ). Однако в послеродовом периоде уровни аутоантител к ЩЖ восстанавливаются, а затем даже увеличиваются по сравнению с ранними сроками.
Согласно второй теории, конверсия состояния произошла под действием левотироксина натрия. Считается, что такое возможно либо в связи с восстановлением ткани ЩЖ и ответом на имеющиеся в крови стимулирующие АТ, либо в связи с уменьшением количества блокирующих АТ под действием левотироксина и относительным увеличением количества стимулирующих АТ.
Учитывая отсутствие у пациентки, на наш взгляд, достоверных критериев для верификации ХАИТ до беременности, можно говорить о наличии «спящего» ДТЗ в это время, триггером к манифестации которого стал гестационный период или прием левотироксина. Вероятно, стимулирующие антитела были замаскированы присутствующими блокирующими антителами до беременности. Однако это лишь предположение, поскольку у нас нет данных об уровнях ат-рТТГ до беременности пациентки. Также неясно, каким образом ранее существовавшие стимулирующие антитела могли быть активированы во время или после гестации. Вероятно, триггером стала сама беременность или же прием левотироксина.
Подобные клинические случаи представляют большой научный интерес и играют важную роль в работе практикующих врачей. Подозрение на развитие ДТЗ у пациента с ХАИТ должно возникать всякий раз, когда требуется снизить дозу левотироксина в ходе наблюдения за пациентом. Своевременная верификация ДТЗ существенно изменяет тактику лечения и благоприятно влияет на прогноз заболевания.
Какой бы ни была этиология развития ДТЗ у нашей пациентки, особенность данного клинического случая заключается еще и в том, что у больной с СД 1 типа после беременности возникло второе аутоиммунное заболевание—диффузный токсический зоб. На примере данного клинического случая стоит напомнить о повышенном риске развития второго аутоиммунного заболевания у больной СД 1 типа, которое может манифестировать спустя много лет после дебюта диабета, причем беременность может стать триггером его манифестации.
Читайте также
- Консенсус Европейского общества эндокринологов по патологии околощитовидных желез
- Современный алгоритм выбора глюкометра
- Бизнес на благо пациентов
- Беременность и диабет. Дадим метформину зеленый свет?
- Преимущества ИНГЛТ‑2 в инновационной терапии сахарного диабета 2 типа
- Депрессия и ожирение — как разорвать порочный круг?

















