Статьи
Взгляд кардиолога на проблему ночной гипогликемии
 Продолжая знакомить наших читателей с материалами съездов и конференций, мы публикуем представленный в Школе московского эндокринолога доклад члена-корреспондента Российской академии наук, заместителя директора по научной работе Медицинского научно-образовательного центра МГУ имени Ломоносова профессора С.Т. Мацкеплишвили. Выступление Симона Теймуразовича называлось «Гипогликемии и сердечно-сосудистые риски у пациента с сахарным диабетом 2 типа: взгляд кардиолога».
Продолжая знакомить наших читателей с материалами съездов и конференций, мы публикуем представленный в Школе московского эндокринолога доклад члена-корреспондента Российской академии наук, заместителя директора по научной работе Медицинского научно-образовательного центра МГУ имени Ломоносова профессора С.Т. Мацкеплишвили. Выступление Симона Теймуразовича называлось «Гипогликемии и сердечно-сосудистые риски у пациента с сахарным диабетом 2 типа: взгляд кардиолога».
НЕДОСТАТОК ОПАСНЕЕ ИЗБЫТКА
По данным Московского сегмента Федерального регистра сахарного диабета, пациенты с этим диагнозом в столице живут дольше, чем москвичи, не болеющие СД. Этот парадокс объясняется более активным наблюдением за больными диабетом, своевременным выявлением сопутствующих заболеваний и их лечением. В целом же, несмотря на позитивную статистику, даже далекому от медицины человеку очевидно, что диабет ни в коем случае не продлевает жизнь, а напротив, сокращает ее.
Симон Теймуразович привел такие цифры: ожидаемая продолжительность жизни (ОПЖ) больного СД 2 типа в среднем оказывается короче на 6 лет, чем в популяции. Если же в анамнезе у пациента был инфаркт миокарда или инсульт, тогда разрыв со среднепопуляционными значениями ОПЖ вдвое больше — 12 лет. Мы привыкли объяснять столь значительную разницу в ОПЖ негативными влияниями повышенного уровня глюкозы в крови пациента на состояние сердечно-сосудистой, нервной и других систем организма и соответственно бороться с гипергликемией. Сахароснижающая терапия является базовой при СД, именно этому учат не только эндокринологов, но и всех врачей.
Однако, подчеркнул профессор С.Т. Мацкеплишвили, если говорить о развитии неблагоприятных сердечно-сосудистых событий (ССС), чаще всего обрывающих жизнь больных СД, то гипогликемия оказывается гораздо опаснее хронической гипергликемии. И это несмотря на то, что на фоне гипергликемии формируются микрососудистые осложнения и что длительно повышенный уровень глюкозы в плазме крови является очень серьезным фактором риска развития сердечнососудистой патологии.
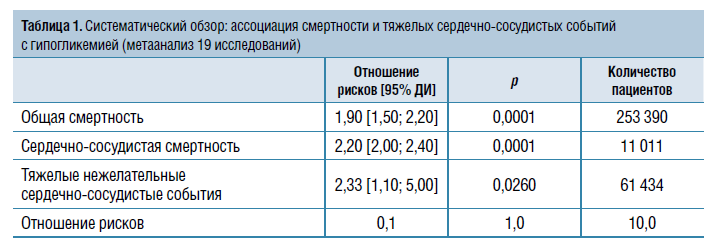
«Но все-таки формирование сердечнососудистых осложнений на фоне хронической гипергликемии — это достаточно долгая история, которая может занимать годы или даже десятилетия,— объяснил спикер,— тогда как уже первый и единственный эпизод гипогликемии способен стать фатальным для пациента (табл. 1). Влияние гипогликемий на исходы у больных СД подтверждено в целом ряде исследований: VADT, ACCORD, ADVANCE, EXAMINE, ORIGIN, LEADER, DEVOTE. В этих научных работах было показано, что тяжелая гипогликемия связана с увеличением риска МАСЕ — серьезных нежелательных ССС (смерть, нефатальный инфаркт миокарда и нефатальный инсульт), а также смертности от всех причин».
Особую тревогу вызывает гипогликемия, возникающая в ночные часы незаметно для больного, когда он неспособен своевременно принять меры для восстановления нормального уровня глюкозы в крови. Если пациент выживает после такого эпизода, страх перед его повторением уменьшает приверженность к сахароснижающей терапии. Вот почему, с точки зрения кардиолога, ночная гипогликемия намного опаснее дневной. Оценить уровень сердечно-сосудистого риска для конкретного больного СД поможет таблица 2.

МНОГОСТОРОННИЕ ПОСЛЕДСТВИЯ
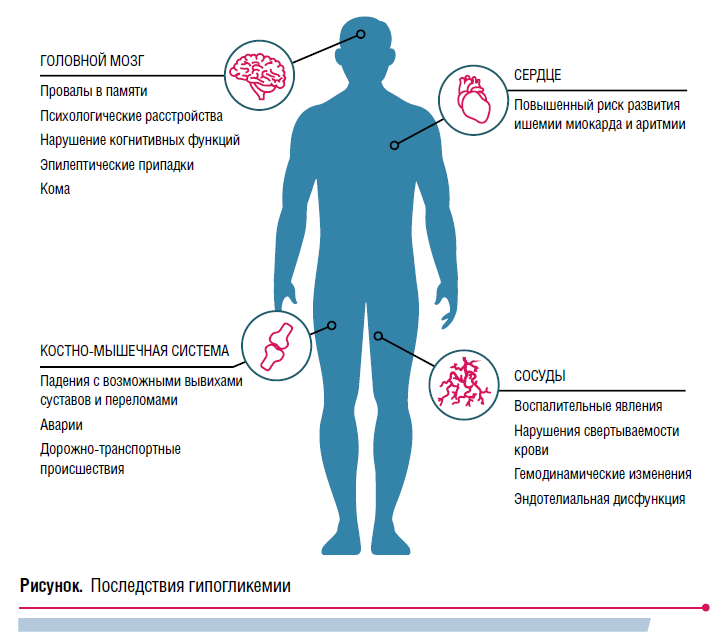
Гипогликемия оказывает негативное воздействие на многие органы и системы. К последствиям со стороны головного мозга относятся провалы в памяти, психологические расстройства, нарушение когнитивных функций, эпилептические припадки, кома.
Сердцу гипогликемия угрожает развитием ишемии миокарда, нарушением ритма, вариабельностью частоты сердечных сокращений, сосудам—воспалительными явлениями, нарушениями свертываемости крови, гемодинамическими изменениями и эндотелиальной дисфункцией. При этом эндотелиальная дисфункция и патологическое расширение сосудов сохраняются в течение 48 часов после эпизода гипогликемии, а нарушение свертываемости крови с активацией тромбоцитов длится до 7 дней.
Существуют и мышечно-скелетные последствия гипогликемических эпизодов: падения с возможными вывихами суставов и переломами, аварии, дорожно-транспортные происшествия (рис.).
Гипогликемия может стать причиной приобретенного синдрома удлиненного интервала QT, ассоциированного с высоким риском фатальной аритмии, ведущей к внезапной сердечной смерти. В этом патологическом процессе задействованы три механизма:
- повышенная симпатическая активность снижает уровень ионов калия и способствует притоку ионов кальция в клетку;
- инсулин снижает уровень калия, уменьшает отток его ионов из клетки и удлиняет реполяризацию сердечной мышцы;
- гипогликемия сокращает проводимость HERG-канала, которая опосредует отток калия из клетки.
Тридцать семь взрослых молодых людей с СД 1 типа находились под наблюдением в течение 5 дней с проведением непрерывного контроля гликемии и суточного мониторирования ЭКГ. Полученные результаты исследования свидетельствуют о том, что пациенты молодого возраста с СД 1 типа входят в группу риска по развитию брадикардии во время ночной гипогликемии.
Интересно, что проаритмогенное действие гипогликемии отличается в дневное и ночное время. Дневная гипогликемия развивается на фоне преобладания симпатоадреналовой активности над парасимпатической с повышением секреции адреналина и снижением концентрации калия в плазме крови. Это приводит к развитию тахикардии с предсердными и желудочковыми эктопическими сокращениями. В результате повышается риск фибрилляции предсердий.
Ночная гипогликемия возникает на фоне ослабления симпатоадреналовой активности со снижением секреции адреналина и усилением компенсирующей активности блуждающего нерва. Это приводит к развитию брадикардии с предсердными и желудочковыми эктопическими сокращениями и повышению риска желудочковых аритмий, а также остановки сердца/
Причем фатальные последствия гипогликемии развиваются весьма быстро. В трех исследованиях рассчитывали прогнозируемую смертность на фоне тяжелой гипогликемии при интенсивной инсулинотерапии. Среднее время между эпизодом тяжелой гипогликемии и смертью составило от 3 месяцев до года (табл. 3).

Не могут не вызывать беспокойства результаты исследования НАТ — неинвазивного глобального 6-месячного ретроспективного и 1-месячного проспективного изучения сообщаемых пациентами сведений о явлениях гипогликемии. В исследовании приняли участие 27585 пациентов, из них 8022 страдали СД 1 типа и 19 563—СД 2 типа. Проспективные данные свидетельствуют о более высоких, по сравнению с наблюдавшимися ранее, показателях частоты возникновения гипогликемии при СД 2 типа, в частности ее тяжелого варианта.
ТЕРАПЕВТИЧЕСКИЙ ПОДХОД
Из сказанного следует, что гипогликемии, в первую очередь ночные, являются серьезным осложнением терапии СД и препятствием к ее интенсификации. По данным исследования GAPP, основанного на глобальном интернет-опросе, страх гипогликемии препятствует успеху лечения СД как среди врачей, так и среди пациентов. 72 % врачей первичного звена и 79 % эндокринологов лечили бы своих пациентов более агрессивно, если бы не опасались развития гипогликемии. Из переживших нетяжелое гипогликемическое состояние пациентов дозу инсулина снижают 74 и 43 %, а после тяжелых эпизодов — 79 и 58 % больных с СД 1 и 2 типа соответственно. Анализ исследования DEVOTE доказывает, что высокая вариабельность глюкозы плазмы натощак (ГПН) значительно увеличивает риск гипогликемии, МАСЕ и общей смертности, в том числе так называемого синдрома смерти в постели. Предполагается, что он может быть вызван фатальной аритмией вследствие гипогликемии во время сна на фоне парасимпатической вегетативной нейропатии.
Первый шаг к победе над гипогликемией— своевременное выявление ее эпизодов. Существуют такие возможности достигнуть целевого уровня глюкозы, как уже упомнутая выше система непрерывного мониторирования гликемии, благодаря которой выявляются эпизоды ночных гипогликемий, которые обычный глюкометр, разумеется, зафиксировать не способен. Есть система flash-мониторинга, которая также эффективно выявляет ночную гипогликемию.
Второй шаг—это правильный выбор терапевтической стратегии и соответственно— лекарств. В распоряжении эндокринологов и кардиологов сегодня имеются безопасные препараты в отношении риска развития гипогликемии. Это ингибиторы НГЛТ-2 и ДПП-4, агонисты ГПП-1, а также ультрадлинный инсулин деглудек. Данные препараты снижают риск развития гипогликемии, что важно для всех пациентов, но особенно — для пожилых.