Статьи
Назначение прямых оральных антикоагулянтов при фибрилляции предсердий
Фибрилляция предсердий (ФП) — распространенная и социально значимая проблема современной кардиологии. В связи с тем, что большинство пациентов, особенно старшего возраста, характеризуются высокой коморбидностью, с ФП сталкиваются не только кардиологи, но и врачи других специальностей, в том числе терапевты, врачи общей практики, неврологи (до 1/3 всех случаев ишемических инсультов возникает у страдающих этим видом аритмии) и другие.
Фибрилляция предсердий ассоциирована с повышенным риском внезапной смерти, в первую очередь от сердечно-сосудистых осложнений. Однако не менее значимым является факт значительно большей распространенности когнитивных нарушений и деменции среди пациентов с ФП в сравнении с общей популяцией. Поражение головного мозга связывают с микроинсультами вследствие распространения по большому кругу кровообращения тромбов небольшого размера из левого предсердия. При ФП в сочетании с увеличением его объема тромбы вследствие нарушенной гемодинамики образуются как в ушке левого предсердия, так и пристеночно (что подтверждается так называемым феноменом "спонтанного контрастирования" при ЭхоКГ). Таким образом, адекватная профилактика тромбообразования и тромбоэмболических осложнений оказывается крайне важной не только для сохранения здоровья и увеличения продолжительности жизни пациентов, но и в плане улучшения ее качества.
Широко применяемые новые прямые оральные антикоагулянты (ПОАК) зарекомендовали себя как эффективные и безопасные препараты, в том числе и при сравнении с антагонистом витамина К (АВК) (варфарином). Однако для тех, у кого это нарушение ритма развилось вследствие стеноза левого АВ-отверстия (митрального стеноза) умеренной/тяжелой степени, а также для имеющих механические или биологические клапаны сердца средством выбора остается АВК, доказавший большую эффективность в этой клинической ситуации.
В процессе принятия решения о назначении ПОАК при наличии ФП обязательно использование шкалы CHA2DS2 -VASc (табл. 1). Если сумма баллов по ней составляет 3, то значительно возрастает вероятность ишемического инсульта или системной эмболии в течение ближайшего года, а при 6 баллах такое событие случится у каждого пятого. В ходе обследования российской популяции пациентов с ФП установлено, что среднее количество баллов по этой шкале — 5. Антикоагулянтная терапия показана, если данный показатель равен или превышает 2. Но даже если эта сумма минимальна (1 балл), необходимо оценить риск эмболических осложнений и при необходимости назначить лечение антикоагулянтами (рис. 1).
Все мировые клинические рекомендации советуют отдавать предпочтение ПОАК вместо использования АВК или ацетилсалициловой кислоты у пациентов с ФП и перенесенными острым нарушением мозгового кровообращения (ОНМК) или транзиторной ишемической атакой (ТИА). При назначении ПОАК необходимо оценить риск кровотечений, для чего используется шкала HAS-BLED (табл. 2). Высоким считается риск при количестве баллов по ней, равном 3 и более. Факторы риска кровотечений делятся на модифицируемые, потенциально (частично) модифицируемые и немодифицируемые. Они могут быть изменены либо ликвидированы в относительно короткое время (адекватная терапия артериальной гипертензии, отказ от НПВС и т.д.), за более длинный период (нормализация гемоглобина, уровня тромбоцитов) или же повлиять на них невозможно. Выбирая препарат и дозы ПОАК для пациентов с подобными факторами риска, врачу важно учитывать, что вероятность развития ОНМК всегда выше таковой для кровотечения (табл. 3).
Необходимо также помнить о крайней важности адекватной оценки функций почек и печени, так как эти факторы будут влиять на выбор конкретного ПОАК и его дозу. Особенности клинических характеристик больных, нуждающихся в назначении лекарственных средств этой группы, отражены в алгоритме выбора препаратов. В случае если возможным оказывается назначение 2 препаратов (например, ривароксабан ИЛИ апиксабан), окончательный выбор делает врач. Варианты дозы приведены для ситуаций, когда у одного медикамента есть явные преимущества перед другими. Для пациентов со сниженной скоростью клубочковой фильтрации (СКФ) подробно описан алгоритм назначения всех ПОАК в связи с распространенностью ХБП и значением снижения СКФ как фактора риска кровотечений (рис. 2).
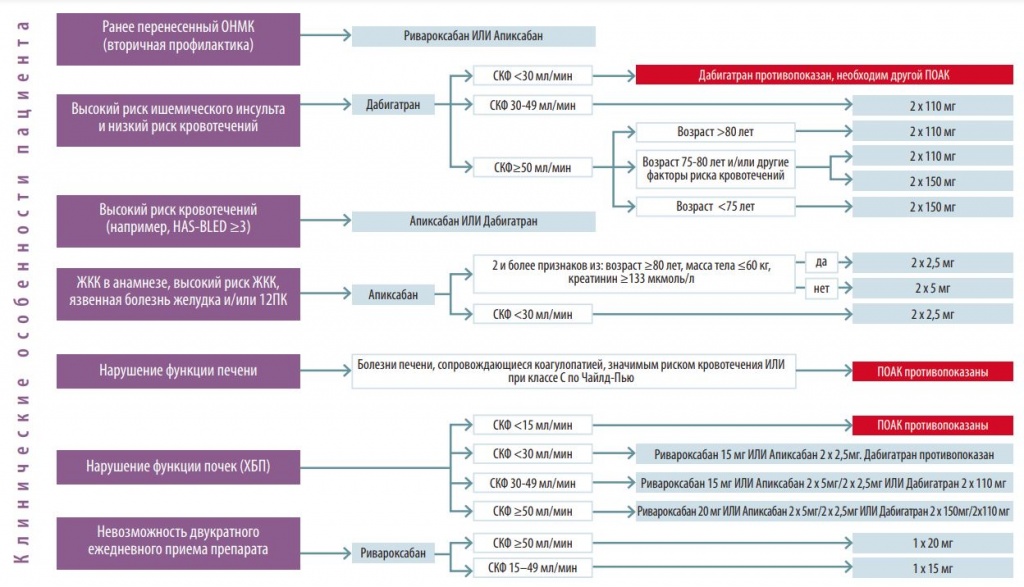
Рис. 2. Алгоритм выбора ПОАК для профилактики ОНМК у пациентов с неклапанной ФП
Клинический пример №1. У женщины 63 лет в анамнезе острый инфаркт миокарда (ОИМ). На приеме жалобы на одышку, выявлены отеки нижних конечностей. По данным ЭхоКГ, выполненной 8 месяцев назад: увеличение левого предсердия (ЛП), умеренная митральная и трикуспидальная регургитация, фракция выброса 34 %. На ЭКГ — ФП с частотой 62–74 в минуту (пациентка принимает бета-блокаторы после ОИМ). Тогда же был назначен АВК (варфарин) для профилактики тромбоэмболических осложнений, рекомендован контроль МНО. За последние 6 месяцев доза варфарина изменялась несколько раз в связи с тем, что показатели МНО не соответствовали целевым. За это же время только 6 из 10 значений МНО не выходили за пределы 2,0–3,0. Также при обследовании в настоящее время у пациентки диагностирован сахарный диабет (ранее — нарушение толерантности к глюкозе), креатинин 132 мкмоль/л. СКФ по формуле CKD EPI 37 мл/мин/1,37м2 . С учетом продолжительного неудовлетворительного контроля МНО, а также снижения функции почек было принято решение о смене АВК на ПОАК. Количество баллов по шкале CHA2DS2-VASc для больной составило 5 (женский пол — 1, перенесенный ОИМ — 1, сердечная недостаточность — 1, контролируемая артериальная гипертония на медикаментах — 1, сахарный диабет —1), риск кровотечений по HAS-BLED — 1.
При низком риске кровотечений и высокой вероятности ишемического инсульта было бы допустимо назначить дабигатран, однако его применение запрещено при значительном снижении СКФ, поэтому в данном случае лучше остановить выбор на других ПОАК. Поскольку пациентка получает большое количество препаратов для контроля АД, гликемии, а также диуретики, то для наилучшей приверженности к лечению имеет смысл выбрать антикоагулянт, требующий однократного ежедневного приема — ривароксабан (15мг/сутки). Дополнительным плюсом его является то, что дозу этого препарата при CКФ 15–49 мл/мин не нужно изменять в отличие от апиксабана (при CКФ 15–30 мл/мин 2,5 мг дважды в сутки; при CКФ ≥30 мл/мин 5 мг или 2,5 мг при наличии двух критериев из трех: возраст ≥80 лет, вес ≤60кг, креатинин плазмы >1,5 мг/дл (133 мкмоль/л) дважды в сутки). Необходимо продолжить контроль функции почек с регулярной оценкой СКФ.
Клинический пример №2. Мужчина 68 лет имеет в анамнезе 2 ТИА и перенесенный 6 месяцев назад ишемический инсульт. Страдает гипертонической болезнью на протяжении 8 лет, постоянно получает гипотензивное лечение. Недавно обратился к сосудистому хирургу по поводу перемежающейся хромоты, назначено проведение УЗДГ сосудов нижних конечностей для подтверждения атеросклеротического поражения артерий. При плановом осмотре врачом общей практики на ЭКГ — синусовый ритм с частотой 82 в минуту. Однако было решено выполнить холтеровское мониторирование ЭКГ в течение 72 часов; зарегистрированы пробежки ФП длиной до 5 минут с максимальной ЧСС 124 в минуту. По данным ЭхоКГ: увеличение размеров ЛП, нормальная сократительная способность ЛЖ. Креатинин 98 мкмоль/л, СКФ по формуле CKD EPI 68 мл/мин/1,37м2 . Количество баллов по шкале CHA2DS2-VASc равно 5 (контролируемая артериальная гипертония на медикаментах — 1, возраст 65–74 года — 1, ОНМК и ТИА в анамнезе — 2, атеросклероз периферических артерий — 1), риск кровотечений по HAS-BLED составил 2.
Согласно данным мировой статистики, почти 1/3 перенесших ОНМК или ТИА имеют нарушения ритма, в частности ФП. Поэтому выбор холтеровского мониторирования вполне правилен и целесообразен. Если при этом также обнаруживаются большие размеры левого предсердия, то такому пациенту необходимо назначить пероральные антикоагулянты.
В данном случае при выборе ПОАК можно остановиться на ривароксабане (20мг однократно в сутки) либо апиксабане (5мг дважды в сутки) в качестве вторичной профилактики ОНМК. Можно также выбрать и дабигатран; поскольку возраст больного менее 75 лет, а СКФ более 50 мл/мин, доза дабигатрана — 150мг двукратно в сутки.
ФП ассоциирована с пятикратным увеличением риска инсульта, трехкратным повышением риска сердечной недостаточности и двукратным — деменции и летального исхода. Эти показатели уменьшаются при условии правильного назначения современной терапии, направленной на профилактику тромбообразования и тромбоэмболических осложнений.
Читайте также
- Пожилой кардиологический пациент с коморбидностью
- Апиксабан продемонстрировал лучшую эффективность по сравнению с варфарином и НМГ
- Исследование COMPASS — комбинированная антитромботическая терапия
- Факторы риска сердечнососудистых заболеваний — эпидемия XXI века?
- FDA одобрило применение нового препарата, снижающего уровень ЛПНП
- Немедикаментозное лечение дислипидемий
- Тромбоз глубоких вен нижних конечностей

















