Статьи
В повседневную практику - Клиническая задача СК №4-24
Описание клинической ситуации
Пациент С., 63 лет, обратился к кардиологу по месту жительства с жалобами на общую слабость, эпизоды учащенного сердцебиения, предобморочные состояния (головокружения, потемнение в глазах), снижение АД.
Анамнез
На протяжении длительного времени страдает гипертонической болезнью с максимальным повышением АД до 210/100 мм рт. ст. (адаптирован к 120– 130/80 мм рт. ст.). В течение последних 2-х лет отмечаются жалобы на перебои в работе сердца, периодическое потемнение в глазах, эпизоды предобморочного состояния при смене положения тела. По результатам обследования выявлены нарушения ритма и проводимости сердца: АВ-блокада I степени, преходящая АВ-блокада II степени Мобитц I, пароксизмальная форма фибрилляции предсердий (ФП), синдром слабости синусового узла (СССУ). В апреле 2023 г. проводилась РЧА устьев легочных вен по поводу пароксизмов ФП; после оперативного вмешательства стал отмечать урежение пульса до 30 в 1 мин, снижение АД, периодическую слабость. В мае 2024 г. имплантирован ЭКС в связи с нарушением проводимости сердца. Настоящее ухудшение самочувствия на протяжении последнего месяца, когда появились эпизоды учащенного сердцебиения до 125 в 1 мин, сопровождающиеся снижением АД до 80/60 мм рт. ст., слабостью, предобморочными состояниями. Неоднократно вызывал бригаду скорой помощи, на регистрируемой ЭКГ—артифициальный ритм. Хронические заболевания: гипертоническая болезнь, атеросклероз брахиоцефальных артерий (стеноз до 25 %), нарушения ритма сердца (АВ-блокада I степени, АВ-блокада II степени Мобитц I, пароксизмальная форма ФП), СССУ, дислипидемия, сахарный диабет 2-го типа, мочекаменная болезнь. Эпизоды болей в груди, потери сознания отрицает. Статус курения: не курит. Постоянно принимает азилсартан 40 мг + хлорталидон 12,5 мг (1 таб/сут), амлодипин 5 мг/сут, бисопролол 2,5 мг/сут, розувастатин 20 мг/сут, ривароксабан 20 мг/сут, дапаглифлозин 10 мг/сут, метформин 1000 мг/сут.
Данные физикального обследования
Общее состояние относительно удовлетворительное. Сознание ясное, ориентирован в пространстве и времени. Кожный покров и видимые слизистые оболочки физиологической окраски. Температура тела в пределах нормальных значений. Рост 186 см, масса тела 112 кг, ИМТ 32 кг/м2 (ожирение I степени). Грудная клетка правильной формы, ЧД 16 в 1 мин. Дыхание над легочными полями везикулярное, проводится во все отделы, хрипов нет. Область сердца не изменена. Границы относительной тупости сердца перкуторно расширены влево. Тоны сердца приглушены, ритм правильный, шумы отсутствуют. ЧСС 60 в 1 мин, АД 110/70 мм рт. ст. Живот мягкий, при пальпации безболезненный во всех отделах. Печень, селезенка не увеличены. Физиологические отправления не нарушены. Периферических отеков нет.
Семейный анамнез:
случаи сердечно-сосудистых заболеваний у ближайших родственников отрицает.
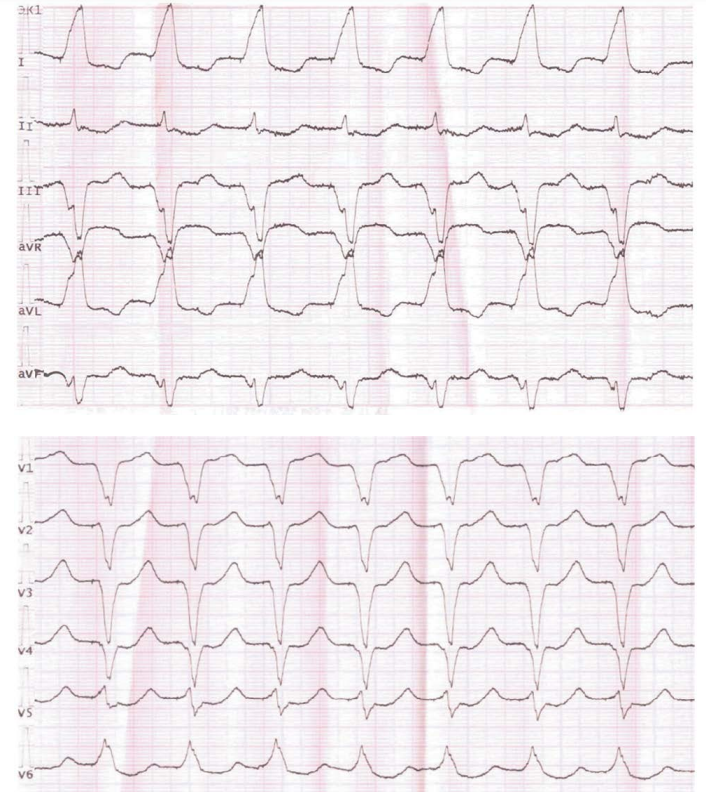
- С чем могут быть связаны имеющиеся жалобы?
- Какие методы обследования показаны для уточнения диагноза?
- Требуется ли пациенту коррекция терапии?
- Какова оптимальная тактика ведения пациента в настоящее время?
Ответы на задачу вы найдете в следующем номере «Современной Кардиологии»
Ответ на клиническую задачу, опубликованную в СК № 3 (40) 2024
- У пациента 69 лет, некурящего, с жалобами на одышку, снижением толерантности к привычной нагрузке диагностический поиск должен быть направлен прежде всего на исключение заболеваний сердечно-сосудистой и дыхательной систем. В первую очередь необходимо рассматривать ишемическую болезнь сердца (ИБС), гипертоническую болезнь, поствоспалительное поражение миокарда, легочную гипертензию, приобретенные пороки сердца, сердечную недостаточность. Можно также предполагать вовлечение органов дыхания (хронические обструктивные заболевания легких). Другим состоянием, которое может стать причиной одышки, является анемия, наиболее часто железодефицитной природы. Симптомокомплекс анемии, в свою очередь, может присутствовать у пациента в рамках системного гематологического заболевания (в том числе с поражением средостения). Следует иметь в виду возможность поражений опорно-двигательного аппарата, таких как дорсопатия грудного отдела позвоночника, миофасциальный синдром. С позиций онкологической настороженности нужно принимать во внимание вероятность наличия новообразования, в первую очередь органов дыхания (гортани, бронхов, легких), средостения и ЖКТ (пищевода, желудка). В случае исключения заболеваний, проявляющихся одышкой, чувством неполного вдоха, ощущением «кома» в горле, повышенной утомляемостью, дифференциальный диагноз должен включать функциональные состояния, соматоформные расстройства (например, тревожное расстройство).
- В плане клинического обследования предусматриваются лабораторные методы— биохимическое исследование крови: определение ферритина и общей железосвязывающей способности сыворотки (ОЖСС), содержания гликированного гемоглобина, NT-proBNP, тиреотропного гормона (ТТГ), электролитов (K+, Na+, Cl– ). Из инструментальных диагностических методик пациенту показана ЭхоКГ. Предтестовая вероятность ИБС (и одышки как ее возможного проявления) в рассматриваемом случае умеренная (27 %), что предполагает дополнительное проведение пробы с физической нагрузкой (стресс-ЭхоКГ) с целью исключения скрытой коронарной недостаточности. Необходимы также рентгенография шейногрудного отдела позвоночника, ЭГДС. Для выявления склонности к тревожному расстройству/депрессии возможно выполнение теста с госпитальной шкалой тревоги и депрессии (HADS). В соответствии с полученными результатами могут быть показаны консультации гастроэнтеролога, пульмонолога, невролога, онколога, психолога/психотерапевта.
- В настоящее время следует рекомендовать снижение массы тела за счет коррекции рациона: снижения общей калорийности питания, увеличения объема растительной пищи, соблюдения принципов «правила тарелки»1 . Дальнейшая лечебная тактика зависит от выявленных причин описываемых жалоб.
1 «Правило тарелки» подразумевает разделение нутритивных составляющих в рамках каждого приема пищи. Например, ½ тарелки занимают содержащие клетчатку овощи, зелень, фрукты и ягоды; ¼ — продукты, богатые растительным и животным белком, и ¼ тарелки—цельзозерновые и бобовые (сложные «медленные» углеводы).
Читайте также
- Идиопатический рецидивирующий перикардит: распознавание, лечение, мониторинг
- «Осложнение на сердце»: миокардит и его негативные последствия
- Модификация факторов риска и профилактика развития тромбоэмболических событий при фибрилляции предсердий
- «Синдром разбитого сердца»: диагноз установлен — что дальше?
- Что может дать кардиологу внеклеточная ДНК?

















